مقدمهای بر کمبود آنتی ترومبین
کمبود آنتی ترومبین (Antithrombin Deficiency) یک اختلال خونی است که با تمایل به تشکیل لخته در وریدها (ترومبوز یا thrombosis) مشخص میشود. تمایل ارثی به ترومبوز به عنوان ترومبوفیلی (thrombophilia) شناخته میشود. آنتی ترومبین (Antithrombin) ماده ای در خون است که توانایی خون را برای لخته شدن (انعقاد) محدود میکند و بازدارنده اولیه ترومبین است که برای ایجاد لختههای خون لازم است.
همچنین بازدارنده اولیه دو فاکتور لخته شدن فاکتور Xa و فاکتور IXa است که برای تولید ترومبین مورد نیاز هستند. در افراد مبتلا به کمبود مادرزادی آنتی ترومبین، به دلیل ناهنجاری ژنتیکی، مقدار این ماده در خون کاهش یافته است. کمبود آنتی ترومبین نیز ممکن است اکتسابی باشد. در چنین مواردی، اختلال ممکن است با قطعیت یا بهبود روند بیماری که مسئول کمبود است، برگشت پذیر باشد.
مترادفها
- AT 3
- کمبود AT III (AT III deficiency)
- ترومبوفیلی، ارثی، ناشی از AT III (thrombophilia, hereditary, due to AT III)
زیر بخشها
- کمبود آنتی ترومبین III، کلاسیک (نوع I)
- AT III نوع IlA (AT III variant IlA)
- AT III نوع IlB (AT III variant IlB)
علائم و نشانهها
افراد مبتلا به کمبود آنتی ترومبین در معرض خطر ایجاد لخته خون (ترومبوز یا thrombus) در داخل سیاهرگ (ترومبوزیس یا thrombosis) هستند. اولین دوره ترومبوز معمولاً قبل از 40 سالگی رخ میدهد. ترومبوز مجموعه ای از سلولهای خونی است (به عنوان مثال، پلاکتها، فاکتورهای انعقاد، فیبرین و غیره) که ممکن است به دیواره داخلی رگ خونی (معمولاً یک سیاهرگ عمیق در پا) متصل شوند (چسبیده شوند).
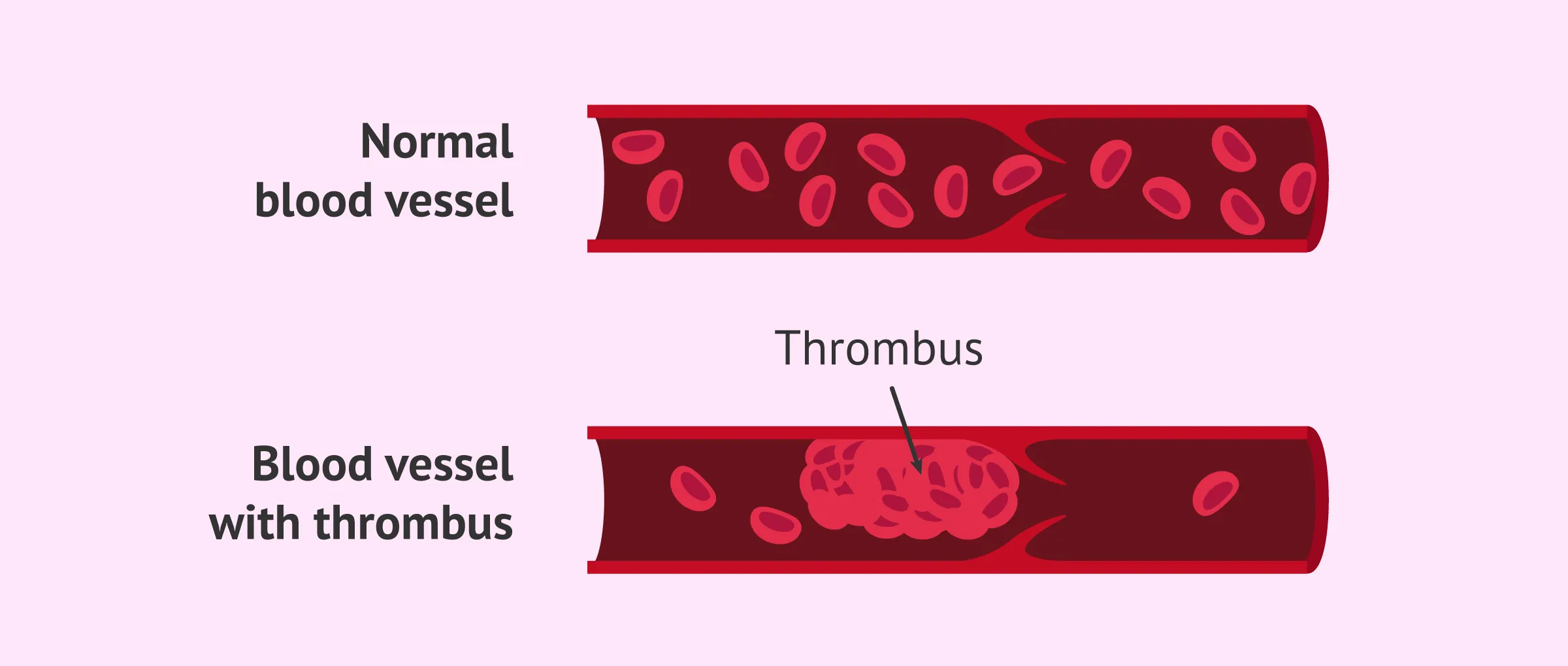
این ممکن است با جراحی، بارداری، زایمان، ضربه یا استفاده از داروهای ضد بارداری خوراکی ایجاد شود. حدود 40 درصد از افراد مبتلا به کمبود آنتی ترومبین دچار ترومبوزیس میشوند که از دیواره ورید در پاها یا لگن جدا میشود (ترومبوز ورید عمقی یا deep vein thrombosis یا DVT) و از طریق جریان خون به ریهها میرود (آمبولی ریه یا PE یا pulmonary embolism).
آمبولی ریه خطرناک است و بنابراین DVT و PE باید به سرعت درمان شوند. ترومبوز همچنین در وریدهای سطحی پاها رخ میدهد (ترومبوفلبیت سطحی یا superficial thrombophlebitis). ترومبوز همچنین ممکن است در وریدهای شکم (وریدهای مزانتریک، پورتال، کبدی یا طحال) یا اطراف مغز (وریدهای سینوسی یا sinus veins) ایجاد شود. لخته شدن در شریانهای قلب ممکن است منجر به حمله قلبی (انفارکتوس میوکارد یا myocardial infarction) و لخته شدن در شریانهای مغز به سکته شود. با این حال، لخته شدن شریانی در کمبود آنتی ترومبین نادر است.
شایع ترین علائم DVT تورم، درد، قرمزی و گرمی پای آسیب دیده است. آمبولی ریه معمولاً به صورت ناراحتی قفسه سینه در هنگام تنفس (به اصطلاح درد قفسه سینه پلوریتیک یا pleuritic chest pain، تنگی نفس و اضطراب) ظاهر میشود. در موارد شدیدتر، بیماران ممکن است دچار سرگیجه، غش (سنکوپ یا syncope) یا شوک شوند.
گزارشهای متعددی در ادبیات پزشکی در مورد کودکان تازه متولد شده مبتلا به کمبود آنتی ترومبین وجود دارد که دچار لخته شدن خون میشوند. با این حال، این به ندرت رخ میدهد و ممکن است به دلیل اثر محافظتی سطوح بالاتر یک مهار کننده پلاسمایی ثانویه ترومبین به نام ماکروگلوبولین آلفا-2 (alpha-2 macroglobulin) باشد.
علل
کمبود آنتی ترومبین ممکن است ارثی یا اکتسابی باشد. کمبود ارثی AT خطر لخته شدن خون را افزایش میدهد. کمبود اکتسابی AT اغلب اینطور نیست. کمبود اکتسابی AT نتیجه برخی اختلالات دیگر است که معمولاً کبد، کلیهها یا درمان انواع خاصی از اختلالات خونی را درگیر میکند، به عنوان مثال، لوسمیها با دارویی به نام L-asparaginase.
سطوح پایین آنتی ترومبین همچنین ممکن است به طور موقت با برخی از شرایط دیگر مانند هپارین درمانی (heparin therapy)، انعقاد داخل عروقی منتشره (disseminated intravascular coagulation) که معمولاً به دلیل عفونت شدید جریان خون، ترومای شدید، سوختگی شدید یا وجود لختههای خونی حاد است، همراه باشد.
کمبود ارثی آنتی ترومبین ناشی از تغییرات (جهش) در ژن SERPINC1 است و بسیاری از جهشهای مختلف در این ژن مسئول موارد فردی کمبود آنتی ترومبین هستند.
کمبود ارثی آنتی ترومبین به عنوان یک بیماری اتوزومال غالب به ارث میرسد. اختلالات ژنتیکی غالب زمانی اتفاق میافتد که تنها یک نسخه از یک ژن تغییر یافته برای ظهور بیماری ضروری باشد. هتروزیگوت (Heterozygote) اصطلاحی است که برای توصیف چنین فردی استفاده میشود. با این حال، هر فردی که ژن تغییر یافته را دارد دچار لخته خون نمیشود.
بنابراین، کمبود آنتی ترومبین یک اختلال اتوزومال غالب با نفوذ بالینی متغیر است. ژن تغییر یافته میتواند از هر یک از والدین به ارث برسد، یا به ندرت میتواند نتیجه یک جهش جدید در فرد مبتلا باشد. خطر انتقال ژن تغییر یافته از والدین مبتلا به فرزندان 50 درصد برای هر بارداری است. این خطر برای مردان و زنان یکسان است.
فردی که دو ژن تغییر یافته را به ارث میبرد، یکی از هر یک از والدین به عنوان هموزیگوت (homozygote) شناخته میشود. نوزادان هموزیگوت با کمبود آنتی ترومبین به ندرت زنده میمانند، اگرچه موارد نادری با جهشهای به اصطلاح نوع IIB وجود دارد.
جمعیتهای آسیب دیده
کمبود آنتی ترومبین یک اختلال نادر است که مردان و زنان را به تعداد مساوی درگیر میکند.
کمبود آنتی ترومبین نوع I شایع ترین زیرگروه است و تصور میشود در ایالات متحده در حدود یک نفر از هر 3000 تا 5000 نفر رخ میدهد و به هیچ گروه قومی خاصی محدود نمیشود. تخمین زده میشود که تقریباً 1 درصد از افرادی که ترومبوز وریدی و آمبولی دارند، کمبود مادرزادی آنتی ترومبین دارند. شکل اکتسابی کمبود آنتی ترومبین بیشتر از شکل مادرزادی این اختلال است.
اختلالات با علائم مشابه
علائم اختلالات زیر میتواند مشابه علائم کمبود آنتی ترومبین باشد. مقایسه ممکن است برای تشخیص افتراقی مفید باشد:
سندرم آنتی فسفولیپید (Antiphospholipid syndrome یا APLS) یک اختلال خود ایمنی است که با لخته شدن خون در سیاهرگها یا شریانها مشخص میشود. لختههای موجود در شریانها ممکن است از دیواره رگهای خونی جدا شده و منجر به سکته شود. زنان مبتلا به این اختلال میتوانند میزان بالایی از سقط جنین را تجربه کنند. علائم دیگر ممکن است شامل التهاب و ضخیم شدن دریچههای قلب، سردردهای میگرنی و بثورات پوستی باشد.
کمبود پروتئین C (Protein C deficiency) یک اختلال ارثی است که با تشکیل غیر طبیعی لختههای خون و آمبولی ریوی مشخص میشود. پروتئین C یک فاکتور انعقادی وابسته به ویتامین K است. افراد مبتلا به این کمبود تقریباً 50 درصد سطح طبیعی این فاکتور را در خون خود دارند. علائم ممکن است شامل لخته شدن خون در وریدهای عمقی پاها، آمبولی ریوی و یا سینوسهای وریدی مغز باشد.
کمبود پروتئین S (Protein S deficiency) یکی دیگر از اختلالات ارثی است که با تشکیل لختههای خونی مکرر و آمبولی مشخص میشود. پروتئین S همچنین یک فاکتور انعقادی وابسته به ویتامین K است.
جهشهای فاکتور V لیدن (Factor V Leiden) و پروترومبین G20210A رایج ترین گونههای ژنتیکی هستند که منجر به افزایش خطر ترومبوز وریدی میشوند. فراوانی جهش فاکتور V لیدن و پروترومبین در جمعیت عمومی قفقازی در ایالات متحده به ترتیب تقریباً 6 و 2 درصد است.
تشخیص
سطح پایین آنتی ترومبین خون نشان میدهد که بیمار ممکن است کمبود آنتی ترومبین داشته باشد. با این حال، مهم است که به خاطر داشته باشید که بسیاری از شرایط میتوانند سطوح آنتی ترومبین را کاهش دهند (لختههای حاد، هپارین درمانی، بیماریهای کبدی یا کلیوی و غیره) بدون اینکه بیمار کمبود ارثی آنتیترومبین داشته باشد. آزمایش مکرر باید در زمانی انجام شود که بیمار مریض نباشد، هپارین مصرف نکرده باشد و مشکلات پزشکی مربوطه نداشته باشد.
درمان
به دلیل عدم انجام مطالعات بالینی، هماتولوژیستها در نظرات خود در مورد درمان کمبود آنتی ترومبین متفاوت هستند. اغلب، کنسانترههای آنتی ترومبین داخل وریدی زمانی که جراحی یا زایمان نوزاد نزدیک است، تجویز میشود. کنسانترههای آنتی ترومبین همچنین برای جلوگیری از لخته شدن وریدی زمانی که رقیق کنندههای خون (مانند هپارین) توصیه نمیشود، استفاده میشود زیرا ممکن است منجر به افزایش خطر خونریزی شود. این امر به ویژه در مورد جراحی مغز و اعصاب و در ترومای شدید یا در زمان زایمان صادق است.
برای افرادی که سطح آنتی ترومبین بسیار پایینی دارند، اگر هپارین به تنهایی تجویز شود، ممکن است خوب عمل نکند. این وضعیت مقاومت به هپارین (heparin resistance) نامیده میشود. برای اینکه هپارین به درستی کار کند باید مقدار کافی آنتی ترومبین در خون وجود داشته باشد. اگر درمان هپارین بی اثر باشد، ممکن است کنسانتره آنتی ترومبین تجویز شود.
زنان مبتلا به کمبود آنتی ترومبین در معرض خطر بالایی برای ایجاد لخته در دوران بارداری یا پس از زایمان هستند. گزارشهای مربوط به بروز لختههای بلات (blot clots) در دوران بارداری در زنان مبتلا به کمبود آنتیترومبین بین 3 تا 50 درصد است. بسیاری استفاده از تزریق زیر جلدی هپارین با وزن مولکولی کم در دوران بارداری را برای زنان مبتلا به کمبود آنتی ترومبین توصیه میکنند.
زنان باردار مبتلا به کمبود آنتی ترومبین در خطر اندکی افزایش خطر از دست دادن جنین بدون درمان هستند. احتمال از دست دادن بارداری به دلیل تشکیل لختههای خون در جفت و قطع جریان خون و اکسیژن به جنین است.
همان طور که در بالا ذکر شد، بیماران مبتلا به کمبود آنتی ترومبین که تحت عمل جراحی قرار میگیرند، در معرض خطر ترومبوآمبولی (thromboembolic event) هستند، مگر اینکه اقدامات پیشگیرانه مناسب انجام شود. مدت زمان درمان با داروهای رقیق کننده خون یا کنسانتره آنتی ترومبین بستگی به نوع جراحی دارد. در برخی موارد، درمان فقط چند روز طول میکشد در حالی که در موارد دیگر درمان ممکن است چند هفته طول بکشد.
خانوادهای که در آن یک یا چند عضو دچار کمبود آنتیترومبین هستند، باید با هماتولوژیست و مشاور ژنتیک مشورت کنند که میتواند به خانواده در درک و مقابله با این اختلال کمک کند.
دو کنسانتره مختلف از کنسانتره آنتی ترومبین در ایالات متحده موجود است. کنسانتره آنتی ترومبین (ترومبت یا Thrombate) یک محصول بسیار خالص و ایمن برای ویروس است که از پلاسمای طبیعی انسان تهیه شده است. نیمه عمر آن در گردش خون تقریباً ۸/۲ تا ۸/۴ روز است. یک آنتی ترومبین انسانی نوترکیب (Atryn) که از شیر بزهای تراریخته تولید میشود نیز موجود است.
این محصول فقط برای استفاده در موقعیتهای پرخطر (مانند جراحی، زایمان) در بیماران مبتلا به کمبود آنتی ترومبین تایید شده است.
همچنین بخوانید:
- مسیرهای انعقادی خون و آزمایشات مرتبط با آن
- دوره مهارت آموزی هماتولوژی
- هموستاز چیست؟ تعریف، مکانیسم، اهمیت
- هموفیلی چیست؟
مترجم: فاطمه فریادرس





آنتی ترومبین۱۱۱کم هستش والان باردارهستم وقرص آسپرین استفاده میکنم آمپول هپارین رو باید ازکی شروع کنم
اگر دچار کمبود آنتیترومبین III هستید و باردارید، شروع تزریق هپارین به شدت و نوع کمبود، سابقه ترومبوز، و سایر فاکتورهای خطر بستگی دارد. معمولاً هپارین از اوایل بارداری یا به محض تشخیص کمبود آنتیترومبین تجویز میشود. حتماً با پزشک متخصص زنان و زایمان یا هماتولوژیست مشورت کنید تا برنامه درمانی مناسب تنظیم شود.