مقدمهای بر لوسمی میلومونوسیتی مزمن (Chronic Myelomonocytic Leukemia)
لوسمی مزمن میلومونوسیتی (CMML) در سلولهای خون ساز در مغز استخوان شروع شده و به خون حمله میکند. تقریباً سلولهای در هر قسمت از بدن میتوانند به سرطان تبدیل شوند و به سایر نقاط بدن گسترش یابند. مغز استخوان در داخل استخوانهای خاصی مانند جمجمه، دندهها، لگن و ستون فقرات یافت میشود.
از سلولهای خونساز، سلولهای چربی و بافتهای پشتیبان تشکیل شده است که به رشد سلولهای سازنده خون کمک میکنند. بخش کوچکی از سلولهای خون ساز نوع خاصی از سلولها هستند که به سلولهای بنیادی (stem cells) معروف میباشند. سلولهای بنیادی برای ساخت سلولهای جدید مورد نیاز هستند. وقتی یک سلول بنیادی تقسیم میشود، 2 سلول را میسازد: یک سلول که سلول بنیادی باقی میماند و سلول دیگری که میتواند به تغییر و تقسیم ادامه دهد تا سلولهای خونی را ایجاد کند.
3 نوع گلبول وجود دارد:
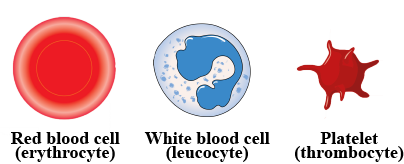
- گلبولهای قرمز (red blood cells)
- گلبولهای سفید (white blood cells)
- پلاکتها (platelets)
گلبولهای قرمز اکسیژن را از ریهها میگیرند و به بقیه اندامهای بدن میبرند. این سلولها همچنین دی اکسید کربن را به ریهها بر میگرداند. به داشتن گلبولهای قرمز بسیار کم، کم خونی (anemia) میگویند. افراد مبتلا به کم خونی ممکن است رنگ پریده به نظر برسند و احساس خستگی و ضعف کنند. کم خونی شدید میتواند باعث تنگی نفس نیز شود.
گلبولهای سفید (که لکوسیت یا leukocytes نیز نامیده میشود) در مبارزه با عفونت مهم هستند.
- لنفوسیتها (Lymphocytes) سلولهای ایمنی در مغز استخوان، خون و در غدد لنفاوی هستند. برخی از انواع لنفوسیتها آنتی بادیهایی میسازند که به بدن شما در مبارزه با میکروبها کمک میکند. انواع دیگر به طور مستقیم میکروبهای مهاجم را با ساختن مواد سمی که به سلولها آسیب میرساند، از بین میبرند.
- گرانولوسیتها (Granulocytes) گلبولهای سفید خون هستند که باکتریها را از بین میبرند. آنها حاوی گرانولهایی هستند که از آنزیمها و سایر مواد تشکیل شده اند که میتوانند میکروبهایی را که باعث عفونت میشوند از بین ببرند. در مغز استخوان، گرانولوسیتها به سلولهای جوانی به نام میلوبلاست (myeloblasts) رشد مییابند. رایج ترین نوع گرانولوسیت، نوتروفیل (neutrophil) است که در مبارزه با باکتریها بسیار حائز اهمیت میباشد. انواع دیگر گرانولوسیتها بازوفیل (basophils) و ائوزینوفیل (eosinophils) هستند. زمانی که تعداد نوتروفیلها در خون کم باشد به آن نوتروپنی (neutropenia) میگویند. این وضعیت میتواند منجر به ابتلا به عفونتهای شدید شود.
- مونوسیتها (Monocytes) مربوط به خانواده گرانولوسیتها هستند. آنها همچنین به محافظت از شما در برابر باکتریها کمک میکنند. سلولهای اولیه در مغز استخوان که به مونوسیت تبدیل میشوند مونوبلاست (monoblasts) نامیده میشوند. وقتی مونوسیتها جریان خون شما را ترک میکنند و وارد بافت میشوند، تبدیل به ماکروفاژ (macrophages macrophages) میشوند. ماکروفاژها میتوانند میکروبها را با احاطه کردن و هضم آنها، از بین ببرند. آنها همچنین در کمک به لنفوسیتها در شناسایی میکروبها و شروع ساخت آنتی بادی برای مبارزه با آنها مهم هستند.
پلاکتها به عنوان یک نوع سلول خونی در نظر گرفته میشوند اما در واقع قطعات کوچکی از یک سلول هستند. آنها به عنوان از یک سلول بزرگ در مغز استخوان به نام مگاکاریوسیت (megakaryocyte) ناشی میشوند. تکههایی از این سلول جدا شده و به صورت پلاکت وارد جریان خون شما میشوند که برای لخته شدن خون به آنها نیاز دارید. پلاکتها قسمتهای آسیب دیده رگهای خونی ناشی از بریدگی یا کبودی را مسدود میکنند. اگر کمبود پلاکت دارید (بیماری به نام ترومبوسیتوپنی یا thrombocytopenia) ممکن است دچار خونریزی و کبودی زیادی شوید.
ویژگیهای لوسمی میلومونوسیتی مزمن
- افراد مبتلا به CMML ممکن است کمبود برخی از سلولهای خونی را داشته باشند اما مشکل اصلی تعداد بیش از حد مونوسیتها است. (حداقل 1000 عدد در میلی متر مکعب). اغلب، تعداد مونوسیتها بسیار بیشتر است و باعث میشود تعداد کل گلبولهای سفید خون آنها نیز بسیار بالا رود.
- معمولاً سلولهای غیر طبیعی به نام بلاست (blasts) در مغز استخوان وجود دارد. میزان این سلولها در CMML کمتر از 20 درصد است.
- بسیاری از افراد مبتلا به CMML طحال بزرگ شده دارند. (اندامی که درست زیر قفسه سینه چپ قرار دارد.)
- حدود 15 تا 30 درصد از افراد مبتلا به CMML به لوسمی حاد میلوئیدی (acute myeloid leukemia) مبتلا میشوند.
- DNA موجود در داخل سلولهای غیر طبیعی تغییرات خاصی در ژنهایی به نام BCR/ABL (کروموزوم فیلادلفیا) یا PDGFRA و PDGRFRB ندارد.
از آن جایی که CMML دارای ویژگیهای سندرم میلودیسپلاستیک (myelodysplastic syndrome) و نئوپلاسم میلوپرولیفراتیو (myeloproliferative neoplasm) است، متخصصان دسته جدیدی را برای آنها ایجاد کردند: نئوپلاسم میلودیسپلاستیک یا میلوپرولیفراتیو (میلو — مغز استخوان، پرولیفراتیو — رشد بیش از حد، دیسپلاستیک — ظاهر غیر طبیعی).
CMML شایع ترین بیماری در این گروه است. بیماریهای بسیار نادر تر در این گروه لوسمی میلوئیدی مزمن آتیپیک (atypical chronic myeloid leukemia) و لوسمی میلومونوسیتی نوجوانان (juvenile myelomonocytic leukemia) میباشند. همه این بیماریها سلولهای خونی غیر طبیعی زیادی را در بدن تولید میکنند.
لوسمی میلوئیدی مزمن (Chronic myeloid leukemia) نمونه ای از نئوپلاسم میلوپرولیفراتیو است که در آن تولید بیش از حد گلبولهای سفید رخ میدهد.
آمار کلیدی در مورد لوسمی میلومونوسیتی مزمن
- لوسمی میلومونوسیتی مزمن (CMML) نادر است و سالانه تنها در 4 نفر از هر میلیون نفر در ایالات متحده رخ میدهد. که هر سال به حدود 1100 مورد میرسد.
- این بیماری در جوانان نادر است. تقریبا 9 مورد از 10 مورد در افراد دارای سن 60 سال و بالاتر تشخیص داده میشود.
- CMML در مردان بیشتر از زنان رخ میدهد.
علائم و نشانههای لوسمی میلومونوسیتی مزمن
شایع ترین علامت لوسمی میلومونوسیتی مزمن (CMML) داشتن تعداد زیادی مونوسیت (که در آزمایش خون دیده میشود) است.
داشتن مونوسیتهای زیاد نیز باعث بسیاری از علائم CMML میشود.
این مونوسیتها میتوانند در طحال یا کبد مستقر شوند و این اندامها را بزرگ کنند. بزرگ شدن طحال (به نام اسپلنومگالی یا splenomegaly) میتواند باعث درد در قسمت بالای سمت چپ شکم (belly) شود. همچنین میتواند باعث شود که افراد هنگام غذا خوردن خیلی سریع احساس سیری میکنند. اگر کبد بیش از حد بزرگ شود (به نام هپاتومگالی یا hepatomegaly)، باعث ایجاد ناراحتی در قسمت بالای سمت راست شکم میشود.
تعداد کم انواع دیگر سلولهای خونی باعث بسیاری از علائم و نشانههای CMML میشود:
- کمبود گلبولهای قرمز (کم خونی) میتواند منجر به احساس خستگی شدید، تنگی نفس و رنگ پریدگی پوست شود.
- نداشتن گلبولهای سفید طبیعی به اندازه کافی (لکوپنی) میتواند منجر به ابتلا به عفونتهای مکرر یا شدید شود.
- کمبود پلاکت خون (ترومبوسیتوپنی) میتواند منجر به کبودی و خونریزی آسان شود. برخی از افراد نیز متوجه خونریزیهای مکرر یا شدید بینی یا خونریزی از لثههای خود میشوند.
علائم دیگر میتواند شامل کاهش وزن، تب و کاهش اشتها باشد. البته بسیاری از این مشکلات بیشتر به دلیل چیزی غیر از سرطان ایجاد میشود. اگر چنین علائمی دارید، باید به پزشک مراجعه کنید تا علت آنها مشخص شود.
آیا میدانیم چه چیزی باعث لوسمی میلومونوسیتی مزمن میشود؟
برخی از موارد لوسمی میلومونوسیتی مزمن(CMML) با درمان سرطان مرتبط است، اما در بیشتر موارد علت ناشناخته است.
در چند سال گذشته، دانشمندان در درک اینکه چگونه تغییرات خاصی در DNA سلولهای مغز استخوان ممکن است باعث ایجاد CMML شود، پیشرفت کردهاند. DNA ماده شیمیایی است که دستور العملهای تقریباً هر کاری را که سلولهای ما انجام میدهند، حمل میکند. ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند. با این حال، DNA چیزی بیشتر از ظاهر ما را تحت تأثیر قرار میدهد.
برخی از ژنها (بخشهایی از DNA) روند رشد و تقسیم سلول را کنترل میکنند. ژنهایی که باعث تقسیم سلولی میشوند، انکوژن (oncogenes) نامیده میشوند. ژنهای دیگری به نام ژنهای سرکوبگر تومور (tumor suppressor genes) میتوانند تقسیم سلولی را کاهش دهند یا حتی باعث شوند که سلولها در زمان مناسبی بمیرند. سرطانها میتوانند ناشی از جهشهای DNA (نقص در ژن) باشند که انکوژنها را فعال میکنند یا ژنهای سرکوبکننده تومور را خاموش میکنند.
در برخی از بیماریها، جهش ممکن است از والدین منتقل شود. به نظر نمیرسد جهشهای ارثی باعث CMML شوند. در عوض، جهشها در طول زندگی فرد به دست میآیند. قرار گرفتن در معرض تشعشعات یا مواد شیمیایی سرطان زا میتواند باعث جهشهایی شود که منجر به CMML میشوند. گاهی اوقات این تغییرات ژنی بدون هیچ دلیل مشخصی رخ میدهد.
هر بار که یک سلول برای تقسیم به 2 سلول جدید آماده میشود، باید DNA خود را کپی کند. این فرآیند کامل نیست و ممکن است خطاهای همانند سازی در آن رخ دهد. خوشبختانه سلولها دارای آنزیمهای ترمیم کننده ای هستند که DNA را میخوانند و اصلاح میکنند. با این حال، برخی از خطاها ممکن است باقی بمانند، به خصوص اگر سلولها به سرعت در حال رشد باشند.
DNA انسان در 23 جفت کروموزوم بسته بندی شده است. در نیمی از بیماران، سلولهای CMML حاوی کروموزومهای تغییر یافته هستند. گاهی اوقات بخشی از یک کروموزوم به کروموزوم دیگری متصل میشود. به این پدیده جابجایی (translocation) میگویند. مانند جهش، جابجاییها میتوانند انکوژنها را فعال کرده یا ژنهای سرکوبگر تومور را خاموش کنند.
جابجاییهای اکتسابی در برخی موارد ابتلا به CMML دیده میشوند. یکی دیگر از ناهنجاریهای کروموزومی که در CMML دیده میشود، حذف (deletion) نام دارد. این پدیده شامل از دست دادن تمام یا بخشی از یک کروموزوم است. نوع دیگری از ناهنجاریهای کروموزومی، تکرار یا مضاعف شدن (duplication) نامیده میشود. این حالت زمانی است که یک نسخه اضافی از تمام یا بخشی از یک کروموزوم وجود دارد.
لوسمی مزمن میلومونوسیتی چگونه مرحله (سطح) بندی میشود؟
پزشکان اغلب سرطانها را بر اساس اندازه تومور و میزان گسترش سرطان از محل اصلی بدن به مراحل مختلف دسته بندی میکنند. مرحله سرطان میتواند به پیش بینی چشم انداز سرطان کمک کند. اغلب، مرحله سرطان برای تصمیم گیری برای انتخاب روند درمان مورد نیاز، استفاده میشود.
لوسمی میلومونوسیتی مزمن (CMML) یک بیماری مربوط به مغز استخوان است. بنابراین نمیتوان آن را با مشاهده اندازه تومور مانند برخی سرطانهای دیگر مرحله بندی کرد. در عوض، CMML بر اساس تعداد سلولها در خون و مغز استخوان به 2 گروه تقسیم میشود:
- CMML-1: بلاستها کمتر از 5 درصد از گلبولهای سفید خون و کمتر از 10 درصد از سلولهای مغز استخوان را تشکیل میدهند.
- CMML-2: بلاستها 5 تا 20 درصد گلبولهای سفید خون یا 10 تا 20 درصد سلولهای مغز استخوان را تشکیل میدهند.
آیا میتوان از لوسمی میلومونوسیتی مزمن پیشگیری کرد؟
از آن جایی که اکثر موارد لوسمی مزمن میلومونوسیتی (CMML) هیچ علت شناخته شدهای ندارند، این بیماری به ندرت قابل پیشگیری است.
درمان سرطان با شیمی درمانی (chemotherapy) و پرتو درمانی (radiation) ممکن است باعث CMML شود. پزشکان در حال مطالعه راههایی برای به حداقل رساندن خطر ابتلا به CMML در بیمارانی هستند که تحت این روندهای درمانی قرار میگیرند.
در برخی از سرطانها، پزشکان ممکن است سعی کنند تا از استفاده از داروهای شیمی درمانی که بیشتر منجر به ایجاد CMML میشوند، اجتناب کنند. با این حال، برای برخی سرطانها، ممکن است این داروها مورد نیاز باشد. اغلب، مزایای آشکار درمان سرطانهای تهدید کننده زندگی با شیمی درمانی و پرتو درمانی باید در مقابل احتمال کم ابتلا به CMML در چندین سال بعد متعادل شده و بررسی شود.
میزان زنده مانی برای لوسمی میلومونوسیتی مزمن
بیش از یک راه برای توصیف وضعیت آتی (چشم انداز) احتمالی یک فرد وجود دارد. آمار زیر در مورد میانگین زنده مانی افراد صحبت میکند. میانگین زنده مانی مدت زمانی است که نیمی از بیماران در یک گروه میمیرند.
این یک مقدار متوسط است. نیمی از بیماران بیشتر از این عمر میکنند و نیمی دیگر حتی این مدت هم عمر نمیکنند.
برای به دست آوردن تخمین میانگین زنده مانی، پزشکان باید افرادی را که چندین سال پیش تحت درمان قرار گرفته اند، بررسی کنند. بهبود در درمان از آن زمان ممکن است منجر به چشم انداز مطلوب تری برای افرادی شود که اکنون مبتلا به لوسمی میلومونوسیتی مزمن (CMML) هستند.
تخمینهای میانگین زنده مانی براساس نتایج قبلی تعداد زیادی از افرادی است که به این بیماری مبتلا شدهاند، اما نمیتوان پیش بینی کرد که برای مورد فرد خاصی چه اتفاقی خواهد افتاد. بسیاری از عوامل دیگر مانند سن و سلامت کلی ممکن است بر روی دیدگاه افراد تأثیر بگذارند. پزشک شما میتواند به شما بگوید که چگونه اعداد زیر ممکن است مطابق با وضعیت شما اعمال شود زیرا او با جنبههای وضعیت خاص شما آشنا است.
بیماران مبتلا به CMML-1 بیشتر از بیماران مبتلا به CMML-2 زندگی و عمر میکنند. در یک مطالعه بر روی بیماران CMML که بین سالهای 1975 و 2005 تشخیص داده شده بودند، میانگین زمان زنده مانی با CMML-1 و CMML-2 به ترتیب 20 و 15 ماه بود. با این حال، برخی از بیماران مدت زمان بسیار طولانی تری را زندگی کردند.
حدود 20 درصد از بیماران CMML-1 و حدود 10 درصد از بیماران CMML-2 بیش از 5 سال زنده ماندند. همچنین، بیماران مبتلا به CMML-2 بیشتر از بیماران مبتلا به CMML-1 در معرض ابتلا به لوسمی حاد هستند. در همین مطالعه، 18 درصد از بیماران CMML-1 و 63 درصد از بیماران CMML-2 در عرض 5 سال پس از تشخیص CMML دچار لوسمی حاد میلوئیدی شدند.
علاوه بر نوع CMML، عوامل دیگری ممکن است در پیش بینی میزان زنده مانی مفید باشند. این موارد شامل شمارش سلولهای خونی، تغییرات کروموزومی خاص و سطوح خونی LDH (لاکتات دهیدروژناز) است.
عوامل خطرزا برای لوسمی میلومونوسیتی مزمن چیست؟
عامل خطرزا هر چیزی است که شانس ابتلا به بیماری مانند سرطان را تغییر دهد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. به عنوان مثال، قرار گرفتن پوست در معرض نور شدید خورشید یک عامل خطرساز برای سرطان پوست است. سیگار یک عامل خطرزا برای سرطان ریه و بسیاری از سرطانهای دیگر است.
اما افرادی که هیچ فاکتور خطر آفرینی ندارند همچنان میتوانند به این بیماری مبتلا شوند. همچنین داشتن یک عامل خطرزا یا حتی چندین عامل به این معنی نیست که قطعاً به این بیماری مبتلا خواهید شد. از آن جایی که لوسمی میلومونوسیتی مزمن (CMML) یک بیماری نادر است، مطالعه آن دشوار بوده است. این سرطان حتی برای مدت طولانی با سندرمهای میلودیسپلاستیک گروه بندی میشد. در نتیجه، تنها چند عامل خطرزا برای این بیماری شناخته شده است.
سن
- خطر CMML با افزایش سن افزایش مییابد. این بیماری در افراد کمتر از 40 سال نادر است و بیشتر موارد در افراد 60 سال و بالاتر دیده میشود.
جنسیت
- CMML در مردان دو برابر زنان شایع است.
رسیدگیهای درمانی سرطان
- به نظر میرسد قرار گرفتن تحت روند درمانی شیمی درمانی در گذشته خطر ابتلا به CMML را افزایش میدهد. با این حال، خطر CMML پس از شیمی درمانی سرطان به اندازه خطر بروز سایر مشکلات خونی مانند سندرمهای میلودیسپلاستیک و لوسمی حاد میلوئید نیست.
لوسمی میلومونوسیتی مزمن چگونه تشخیص داده میشود؟
اگر علائم و نشانهها حاکی از ابتلا به لوسمی میلومونوسیتی مزمن (CMML) باشد، پزشکان برای تأیید این تشخیص، سلولهای خون و مغز استخوان شما را بررسی میکنند.
آزمایشات خون
شمارش کامل خون (CBC) سلولهای مختلف خون مانند گلبولهای قرمز، گلبولهای سفید و پلاکتها را اندازه گیری میکند. CBC اغلب با یک بازه افتراقی (یا ” diff”) انجام میشود که شمارش انواع مختلف گلبولهای سفید خون در نمونه خون است. در یک اسمیر خون، مقداری از خون روی یک اسلاید گذاشته میشود تا بررسی شود که سلولها در زیر میکروسکوپ چگونه به نظر میرسند.
افراد مبتلا به CMML دارای تعداد بیشتری مونوسیت هستند (حداقل 1000 عدد در هر میلی متر مکعب). گاهی أوقات این افراد تعداد کمی از گلبولهای سفید دیگر دارند. همچنین ممکن است کمبود گلبولهای قرمز و پلاکتهای خون نیز داشته باشند.
برخی از بیماران تعداد کمی مونوبلاست (monoblasts) در خون دارند. مونوبلاستها سلولهای اولیه و نابالغی هستند که رشد کرده و تقسیم میشوند تا مونوسیتهای بالغ را بسازند. به طور معمول، این سلولها فقط در مغز استخوان یافت میشوند. دیدن بلاستها در خون هرگز طبیعی نیست و اغلب نشانه ای از مشکلی در مغز استخوان است.
سلولهای خونی از بیماران CMML نیز ممکن است تغییرات خاصی در اندازه، شکل یا سایر ویژگیهایی داشته باشند که در زیر میکروسکوپ قابل مشاهده است. ناهنجاریهای خونی ممکن است نشان دهنده CMML باشند اما بدون بررسی و آزمایش سلولهای گرفته شده از مغز استخوان نمیتوان تشخیص دقیقی داد.
سایر آزمایشات خون ممکن است برای بررسی علل احتمالی کاهش شمارش خون، مانند سطوح پایین ویتامین B12 و فولات انجام شود. همچنین ممکن است آزمایشهایی برای بررسی علل دیگر افزایش تعداد گلبولهای سفید مانند عفونت مد نظر قرار گیرد.
آزمایشات مغز استخوان
نمونههایی از مغز استخوان شما با آسپیراسیون مغز استخوان (bone marrow aspiration) و بیوپسی (biopsy) برای آزمایش گرفته میشود. نمونهها معمولاً از پشت استخوان لگن (hip) گرفته میشوند. این آزمایشات برای تشخیص و طبقه بندی نوع سرطان خون شما استفاده میشوند. آنها ممکن است بعداً تکرار شوند تا بررسی شود که آیا روند درمان برای شما مؤثر است یا اینکه آیا CMML در حال تبدیل شدن به یک لوسمی حاد است.
برای آسپیراسیون مغز استخوان، روی یک میز (به پهلو یا روی شکم) دراز بکشید. پس از تمیز کردن پوست روی لگن، سطح استخوان با بی حسی موضعی بی حس میشود.
برای تزریق داروی بی حس کننده از یک سوزن بسیار نازک استفاده میشود که ممکن است باعث احساس سوختگی یا سوزش مختصری شود. سپس یک سوزن بلند و توخالی داخل استخوان گذاشته و از یک سرنگ برای مکیدن مقدار کمی از مغز استخوان مایع (حدود 1 قاشق چایخوری) استفاده میشود. حتی با استفاده از داروی بی حسی، اکثر بیماران هنوز در هنگام برداشتن مغز استخوان کمی درد دارند.
بیوپسی مغز استخوان معمولاً بلافاصله پس از آسپیراسیون انجام میشود. هسته کوچکی از استخوان و مغز آن (حدود ۱۶/۱ اینچ قطر و ۲/۱ اینچ طول) با یک سوزن پهنتر که با فشار دادن به استخوان لگن پیچ خورده و داخل میرود، برداشته میشود. بیوپسی ممکن است کمی درد نیز ایجاد کند. پس از انجام بیوپسی، فشار دادن محل برای جلوگیری از خونریزی و کبودی انجام میشود.
یک پاتولوژیست (پزشک متخصص در تشخیص بیماریها با استفاده از تستهای آزمایشگاهی) نمونههای مغز استخوان را زیر میکروسکوپ بررسی میکند. یک هماتولوژیست (پزشک متخصص در درمان پزشکی بیماریهای خون و بافتهای خون ساز) یا یک متخصص سرطان (پزشک متخصص در درمان پزشکی سرطان) نیز معمولاً به نمونهها نگاه کرده و آنها را بررسی میکنند.
نگاه کردن به سلولهای مغز استخوان
پزشکان انواع و تعداد سلولهای خون ساز را در نمونههای آسپیراسیون مغز استخوان و بیوپسی بررسی خواهند کرد. آنها همچنین بررسی خواهند کرد که آیا مغز استخوان علائم عفونت، وجود سلولهای سرطانی یا سایر اختلالات را نشان میدهد یا خیر.
آنها اندازه و شکل سلولها را بررسی میکنند و تعیین میکنند که آیا گلبولهای قرمز حاوی ذرات آهن یا سلولهای دیگر حاوی گرانول (مجموعههای میکروسکوپی از آنزیمها و سایر مواد شیمیایی که به گلبولهای سفید خون برای مبارزه با عفونتها کمک میکنند)، هستند یا خیر.
اندازه گیری بلاستها
آزمایشهایی برای اندازهگیری درصد سلولهای مغزی که بلاست هستند، انجام میشود. این آزمایش خیلی مهم است. بلاستها سلولهای خیلی زودرس (نابالغ) هستند که توسط سلولهای بنیادی مغز استخوان ساخته میشوند.
با گذشت زمان، بلاستها به سلولهای خونی طبیعی بالغ میشوند. اما در CMML، برخی از بلاستها به درستی بالغ نمیشوند، بنابراین ممکن است تعداد بلاستها زیاد باشد و سلولهای بالغ کافی نباشد. برای تشخیص CMML، باید کمتر از 20 درصد بلاست در مغز استخوان وجود داشته باشد. بیماری که بیش از 20 درصد بلاست در مغز استخوان دارد، مبتلا به لوسمی حاد است.
آزمایشات سیتوژنتیک (Cytogenetic)
این آزمایش کروموزومهای داخل سلولها را بررسی میکند. DNA در سلولهای انسانی در کروموزومها بسته بندی میشود. هر سلول باید 46 کروموزوم (23 جفت) داشته باشد. تغییرات یا ناهنجاریهای کروموزومی در CMML نسبتاً رایج است.
گاهی اوقات قطعاتی از کروموزومها یا حتی کروموزومهای کامل وجود ندارند. سلولهای CMML همچنین ممکن است کپیهای اضافی از تمام یا بخشی از برخی کروموزومها داشته باشند. جابجایی (translocations) کروموزومی نیز ممکن است دیده شود. جابجایی حالتی است که بخشهایی از کروموزومها جای خود را با یکدیگر عوض میکنند.
آزمایش کروموزومی همچنین میتواند به پزشکان کمک کند تا مطمئن شوند که مشکل سرطان خون متفاوتی به نام لوسمی میلوئید مزمن یا CML نیست. سلولهای لوسمی در CML اغلب حاوی یک کروموزوم غیر طبیعی هستند که در اثر جابهجایی خاصی ایجاد میشود. این کروموزوم فیلادلفیا (Philadelphia chromosome) یا فیوژن BCR/ABL نامیده میشود.
اگر کروموزوم فیلادلفیا وجود داشته باشد، تشخیص CML است، نه CMML. CMML همچنین تغییراتی را در ژنهای خاصی به نامهای PDGFRA و PDGFRB شامل نمیشود. اگر این تغییرات وجود داشته باشند، ممکن است مشکل یک اختلال میلوپرولیفراتیو متفاوت باشد.
آزمایش سیتوژنتیک میتواند چندین هفته طول بکشد زیرا سلولهای مغز استخوان قبل از اینکه کروموزومها با میکروسکوپ دیده شوند به زمان نیاز دارند تا در ظروف آزمایشگاهی رشد کنند. نتایج آزمایش سیتوژنتیک به گونه ای نوشته شده است که توضیح دهد کدام تغییرات کروموزومی وجود دارد. برای مثال:
- علامت منهای (-) یا مخفف « del» به معنای حذف (deletion) استفاده میشود. بنابراین، اگر یک نسخه از کروموزوم 7 وجود نداشته باشد، میتوان آن را به صورت -7 یا (7) delنوشت. اغلب، تنها بخشی از کروموزوم از بین میرود. کروموزوم 2 قسمت دارد که p و q نامیده میشوند. بنابراین از دست دادن قسمت q کروموزوم 20، -q20 یا del(20q) نامیده میشود.
- علامت مثبت (+) زمانی استفاده میشود که یک نسخه اضافی از تمام یا بخشی از کروموزوم وجود داشته باشد. به عنوان مثال، 8+ به این معنی است که کروموزوم 8 تکرار شده است و تعداد زیادی کپی از آن در سلول وجود دارد.
- حرف “t” برای نشان دادن یک جابجایی (translocation) استفاده میشود، یعنی زمانی که قطعه ای از یک کروموزوم جدا شده و بخشی از یک کروموزوم دیگر میشود.
تستهای دیگر
اینها دیگر آزمایشات مربوط به مغز استخوان هستند که به پزشک در تشخیص CMML و شناسایی سایر بیماریهای خونی کمک میکنند:
- ایمونوسیتوشیمی (Immunocytochemistry): این آزمایش در تشخیص CMML از سایر انواع لوسمی و سایر بیماریها مفید است.
- فلوسیتومتری (Flow cytometry): این آزمایش برای همه بیماران مورد نیاز نیست اما میتواند در تشخیص سرطان خون و لنفوم بسیار مفید باشد.
- آزمایشات ژنتیک مولکولی: این آزمایشات برای تشخیص CMML مورد نیاز نیست اما ممکن است در برخی موارد از آنها استفاده شود.
این آزمایشها را میتوان علاوه بر سلولهای مغز استخوان، روی سلولهایی مانند سلولهای خونی نیز انجام داد.
همچنین بخوانید:
شیمی درمانی (Chemotherapy) برای لوسمی میلومونوسیتی مزمن
شیمی درمانی استفاده از داروها برای درمان بیماریهایی مانند سرطان است. این داروها را میتوان به صورت قرص بلعید یا میتوان از سوزن برای تزریق آنها به رگ یا ماهیچه استفاده کرد. شیمی درمانی به عنوان درمان سیستمیک در نظر گرفته میشود زیرا این داروها وارد جریان خون شده و به بیشتر نواحی بدن میرسند.
این نوع درمان برای بیماریهایی مانندلوسمی میلومونوسیتی مزمن (CMML) که تنها در یک قسمت از بدن نیستند، مفید است. شیمی درمانی نمیتواند CMML را درمان کند اما میتواند به کشتن سلولهای غیر طبیعی مغز استخوان کمک کند و اجازه دهد سلولهای طبیعی دوباره رشد کنند.
هیدروکسی اوره (Hydroxyurea)
هیدروکسی اوره (هیدروکسی کاربامات (hydroxycarbamate)، Hydrea) یک داروی شیمی درمانی است که به برخی از بیماران مبتلا به CMML کمک کرده است تا عمر طولانی تری داشته باشند. این دارو به صورت کپسولی است که روزانه به صورت خوراکی مصرف میشود. این دارو میتواند تعداد گلبولهای سفید و مونوسیتها را به حد طبیعی برساند.
همچنین ممکن است به کوچک شدن طحال بزرگ شده کمک کند. از آن جایی که اثر اصلی هیدروکسی اوره کاهش شمارش خون است، هر فردی که این دارو را مصرف میکند باید به طور منظم شمارش خون خود را بررسی کند. سایر عوارض جانبی معمولاً خفیف بوده و به خوبی قابل تحمل هستند. برخی از بیماران سالها بدون مشکل از این دارو استفاده کرده اند.
عوامل هیپو متیل کننده (Hypomethylating agents)
این داروها بر نحوه کنترل برخی از ژنهای درون سلولی تأثیر میگذارند. آنها برخی از ژنها را فعال میکنند که این ژنها در بلوغ سلولها تاثیر میگذارند. آنها همچنین سلولهایی را که به سرعت در حال تقسیم هستند، از بین میبرند. این امر به رشد مجدد سلولهای طبیعی مغز استخوان کمک میکند و اغلب منجر به بهبود شمارش خون و نیاز به تزریق خون کمتر میشود.
نمونههایی از این نوع دارو عبارتند از:
- آزاسیتیدین (Vidaza، Azacitidine)
- دسیتابین (Decitabine، Dacogen)
آزاسیتیدین به صورت تزریق زیر پوست یا داخل خون (IV)، اغلب به مدت 7 روز متوالی و یک دوره در ماه تجویز میشود.
دسیتابین اغلب هر 8 ساعت به مدت 3 روز و به مدت 3 ساعت به داخل ورید (IV) تزریق میشود. این کار هر 6 هفته تکرار میشود. دسیتابین را نیز میتوان به صورت وریدی در طی یک ساعت، هر روز به مدت 5 روز متوالی و هر 4 هفته یکبار تجویز کرد.
شکل جدیدتر این دارو که به نام Inqovi شناخته میشود، دسیتابین را با سدازوریدین (cedazuridine) ترکیب میکند که به جلوگیری از تجزیه دسیتابین در دستگاه گوارش کمک میکند. این کار اجازه میدهد تا دارو به صورت خوراکی به صورت قرص مصرف شود؛ معمولاً یک بار در روز به مدت 5 روز متوالی که هر 4 هفته تکرار میشود.
عوارض جانبی عوامل هیپومتیل کننده معمولاً خفیف بوده و به ندرت منجر به توقف درمان میشوند. با این حال، این داروها میتوانند برخی از عوارض جانبی مشابه با شیمی درمانی معمولی را داشته باشند، از جمله:
- تعداد کم گلبولهای خون (بیشتر گلبولهای سفید یا پلاکتها)
- تب
- تهوع یا استفراغ
- اسهال یا یبوست
- خستگی و ضعف
شیمی درمانی مرسوم یا کانونشنال (Conventional chemotherapy)
برای مدت طولانی، CMML با سندرمهای میلودیسپلاستیک گروه بندی میشد و بنابراین با همان داروهای شیمی درمانی نیز درمان میگردید. برخی از ترکیبات شیمیایی استفاده شده عبارتند از:
- سیتارابین (ara-C) با ایداروبیسین (idarubicin)
- سیتارابین با توپوتکان (topotecan)
- سیتارابین با فلودارابین (fludarabine)
گاهی اوقات، توپوتکان به تنهایی به فرد داده میشود.
این نوع درمان میتواند به برخی از بیماران کمک کند اما میتواند عوارض جانبی شدیدی از جمله عفونتهای تهدید کننده زندگی یا مشکلات دیگری را برای بیمار ایجاد کند. استفاده از دوزهای پایین تر داروهای شیمی درمانی رویکردی است که میتواند به کاهش احتمال بروز عوارض جانبی جدی کمک کند.
این درمان به طور کلی فقط در افراد جوان و در غیر این صورت افراد سالم مبتلا به CMML استفاده میشود. اکثر بیماران مبتلا به CMML مسن تر هستند و مشکلات سلامتی دیگری را نیز دارند. آنها کمتر تحت این نوع شیمی درمانی شدید قرار میگیرند. با این حال، ممکن است این روند درمانی گزینهای برای برخی از افراد مبتلا به CMML پیشرفته باشد.
داروهای شیمی درمانی میتوانند عوارض جانبی زیادی ایجاد کنند. عوارض جانبی به نوع و دوز داروهای تجویز شده و مدت زمان مصرف آنها بستگی دارد. عوارض جانبی رایج عبارتند از:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- شمارش خون پایین
شیمی درمانی اغلب تولید سلولهای خونی را کند میکند. در CMML، این مشکل معمولا قبل از اینکه بهتر شود بدتر میشود. این وضعیت میتواند منجر به بروز موارد زیر شود:
- توانایی کمتر در مبارزه با عفونت (به دلیل تعداد کم گلبولهای سفید خون)
- کبودی و خونریزی آسان (به دلیل تعداد کم پلاکتها)
- خستگی (به دلیل تعداد کم گلبولهای قرمز خون)
هنگامی که تعداد پلاکتها بسیار کم میشوند، بیماران ممکن است برای جلوگیری یا توقف خونریزی نیاز به تزریق پلاکت داشته باشند. به همین ترتیب، خستگی ناشی از تعداد کم گلبولهای قرمز خون را میتوان با تزریق گلبولهای قرمز درمان کرد.
اکثر عوارض جانبی کوتاه مدت هستند و با گذشت زمان پس از پایان درمان از بین میروند. تیم پزشکی شما اغلب میتواند راههایی را برای کاهش عوارض جانبی پیشنهاد کند. به عنوان مثال، داروهای دیگری را میتوان همراه با شیمی درمانی برای جلوگیری یا کاهش تهوع و استفراغ تجویز کرد.
داروهای شیمی درمانی همچنین میتوانند به اندامهایی مانند کلیهها، کبد، بیضهها، تخمدانها، مغز، قلب و ریهها آسیب بزنند. با نظارت دقیق، بروز چنین عوارض جانبی نادر است. اگر عوارض جانبی جدی رخ دهد، ممکن است حداقل برای مدت کوتاهی، شیمی درمانی کاهش یا متوقف شود.
نظارت دقیق و تنظیم دوز دارو مهم است زیرا برخی از این عوارض جانبی میتوانند دائمی باشند.
فاکتورهای رشد (Growth Factors) برای درمان لوسمی میلومونوسیتی مزمن
فاکتورهای رشد خون ساز موادی شبیه هورمون هستند که مغز استخوان را برای تولید سلولهای خونی تحریک میکنند. این مواد به طور طبیعی در بدن وجود دارند اما دانشمندان راهی برای تولید آنها در مقادیر زیاد پیدا کرده اند. این کار به بیماران این امکان را میدهد تا دوزهای بیشتری از این فاکتورهای رشد را نسبت به مقادیر موجود در بدنشان دریافت کنند. داروهای فاکتور رشد معمولاً با تزریق زیر جلدی (زیر پوستی) (شاتها) تجویز میشوند.
کمبود سلولهای خونی باعث بروز بسیاری از علائم در افراد مبتلا به لوسمی میلومونوسیتی مزمن (CMML) میشود و فاکتورهای رشد میتوانند به حفظ شمارش خون در سطوح طبیعی تر کمک کنند.
اریتروپویتین (Epo یا Procrit یا Erythropoietin) یک فاکتور رشد است که باعث تولید گلبولهای قرمز میشود. این دارو میتواند به برخی از بیماران کمک کند تا نیاز به تزریق گلبولهای قرمز زیادی نداشته باشند.
گاهی اوقات اریتروپویتین همراه با یک فاکتور رشد برای گلبولهای سفید (G-CSF، Neupogen یا filgrastim) برای بهبود پاسخ بیمار به اریتروپویتین تجویز میشود. داربپوئتین (Aranesp یا Darbepoetin) شکل طولانی اثر اریتروپویتین است. این دارو به همان روش کار میکند اما به میزان کمتر شایعی تجویز میشود.
دارویی به نام oprelvekin (Neumega، اینترلوکین-11 یا IL-11) میتواند برای تحریک تولید پلاکت استفاده شود. این دارو میتواند به افزایش تعداد پلاکتها در برخی از بیماران CMML برای مدتی کمک کند اما پس از آن، شمارش دوباره کاهش مییابد. برای اکثر افراد مبتلا به CMML، این دارو خیلی مفید نیست.
پرتو درمانی (Radiation Therapy) برای لوسمی میلومونوسیتی مزمن
پرتو درمانی، درمان با پرتوها یا ذرات پر انرژی برای از بین بردن سلولهای سرطانی است. رایج ترین شکل پرتو درمانی، پرتو درمانی خارجی است. اشعه ایکس از دستگاهی خارج از بدن بیمار سرطان را هدف قرار میدهد. روند درمان بسیار شبیه عکس برداری با اشعه ایکس است اما تشعشع شدیدتر است. این روش به خودی خود بدون درد است.
قبل از شروع درمانهای شما، تیم رادیوتراپ اندازهگیریهای دقیقی را برای تعیین زوایای صحیح برای نشانه گیری پرتوهای پرتو و دوز مناسب تابش انجام میدهد. هر درمان فقط چند دقیقه طول میکشد، اما زمان تنظیم – قرار دادن شما در محل مناسب برای درمان – معمولاً بیشتر طول میکشد.
اگر فردی که مبتلا به لوسمی میلومونوسیتی مزمن (CMML) است، به دلیل بزرگ شدن طحال دچار مشکلاتی شود، ممکن است از پرتو درمانی برای کوچک کردن این اندام استفاده شود. کوچک شدن طحال میتواند علائمی مانند درد شکم (belly) و مشکل در غذا خوردن را بهبود بخشد اما خطراتی نیز وجود دارد.
درمان طحال با پرتو میتواند بر نحوه عملکرد آن تأثیر بگذارد. از آن جایی که طحال به محافظت در برابر عفونتها کمک میکند، این کار میتواند خطر ابتلا به عفونتهای شدید را افزایش دهد. اگر به دنبال درمان با پرتو درمانی برای طحال بزرگ شدهتان هستید، باید در مورد خطرات و فواید آن با پزشک خود صحبت کنید. همچنین ممکن است لازم باشد قبل از شروع تابش واکسنهای خاصی را دریافت کنید.
جراحی (Surgery) برای لوسمی میلومونوسیتی مزمن
جراحی به ندرت برای درمان لوسمی میلومونوسیتی مزمن (CMML) استفاده میشود. با این حال، گاهی اوقات، اگر بیمار به دلیل بزرگ شدن طحال دچار مشکلاتی شده باشد، جراحی برای برداشتن طحال ممکن است یک گزینه درمانی در نظر گرفته شود. مانند هر عمل جراحی، این کار نیز خطرات مربوط به بیهوشی و عفونت زخم را دارد.
همچنین، از آن جایی که طحال به محافظت در برابر عفونت کمک میکند، برداشتن آن میتواند خطر ابتلا به عفونتهای شدید را افزایش دهد. اگر قصد برداشتن طحال خود را دارید، خطرات و فواید آن را با پزشک خود در میان بگذارید.
پیوند سلولهای بنیادی (Stem Cell Transplant) برای لوسمی میلومونوسیتی مزمن
پیوند سلولهای بنیادی (SCT) تنها درمانی است که میتواند لوسمی میلومونوسیتی مزمن (CMML) را درمان کند. در این درمان، بیمار شیمی درمانی با دوز بالا را اغلب همراه با پرتو درمانی به کل بدن دریافت میکند تا سلولهای مغز استخوان (از جمله سلولهای غیر طبیعی مغز استخوان) را از بین ببرد. سپس به بیمار سلولهای بنیادی خون ساز جدید و سالم داده میشود. دو نوع اصلی SCT عبارتند از: آلوژنیک (allogeneic) و اتولوگ (autologous).
در پیوند سلولهای بنیادی اتولوگ، پس از تخریب مغز استخوان، به بیمار سلولهای بنیادی خودش تزریق می شود. این نوع پیوند یک درمان استاندارد برای بیماران مبتلا به CMML نیست زیرا مغز استخوان آنها دارای سلولهای بنیادی غیر طبیعی میباشد.
برای پیوند سلولهای بنیادی آلوژنیک، بیمار سلولهای بنیادی خون ساز را از فرد دیگری – اهدا کننده – دریافت میکند. بهترین نتایج زمانی است که سلولهای اهدا کننده با نوع سلولی بیمار مطابقت داشته و اهدا کننده با بیمار، مانند برادر یا خواهر، ارتباط نزدیکی داشته باشد. در موارد کمتر رایج، اهدا کننده غیر خویشاوند با بیمار مطابقت داده میشود.
پیوند سلولهای بنیادی آلوژنیک میتواند عوارض جانبی جدی و حتی کشندهای داشته باشد و به ندرت در بیماران مسن استفاده میشود. به دلیل این عوارض جانبی، برخی از پزشکان این درمان را فقط برای افراد دارای کمتر از سن خاصی استفاده میکنند.
نوع خاصی از پیوند آلوژنیک، پیوند سلولهای بنیادی آلوژنیک غیر میلوآبلاتیو (non-myeloablative allogeneic stem cell)، ممکن است یک گزینه برای بیماران مسن تر باشد. این نوع پیوند گاهی اوقات مینی پیوند (mini-transplant) یا مینی آلو (mini-allo) نامیده میشود. در این نوع، دوزهای شیمی درمانی و یا تابش داده شده کمتر از دوزهای مورد استفاده برای پیوند آلوژنیک استاندارد است.
این دوزها به اندازه کافی زیاد نیستند که تمام سلولهای مغز استخوان را از بین ببرند اما به حدی سلولها را میکشند که این کار به سلولهای اهدا کننده اجازه میدهند در مغز استخوان رشد کنند. دوزهای کمتر شیمی درمانی و یا اشعه باعث عوارض جانبی کمتری میشود که تحمل این نوع پیوند را برای بیماران مسن آسان تر میکند. با این حال، عوارض جانبی جدی در این نوع پیوند نیز وجود دارد.
در حال حاضر، SCT آلوژنیک تنها درمانی است که میتواند برخی از بیماران مبتلا به CMML را درمان کند اما همه بیمارانی که پیوند دریافت میکنند، درمان نمیشوند. همچنین برخی بیماران ممکن است در اثر عوارض این درمان جان خود را از دست بدهند. به علاوه بسیاری از افراد مبتلا به CMML قادر به دریافت این درمان نیستند.
درمان حمایتی (Supportive therapy) برای بیمار مبتلا به لوسمی میلومونوسیتی مزمن
درمان حمایتی درمانی با هدف پیشگیری یا تسکین علائم است. هدف اصلی این نوع درمان، بهبود آسایش و کیفیت زندگی برای فردی است که مبتلا به سرطان تشخیص داده شده است، صرف نظر از اینکه سرطان در چه مرحله ای است یا هدف درمان ممکن است چه چیزی باشد. همچنین ممکن است شما مراقبتهای حمایتی را تحت عنوان مراقبت تسکینی، مدیریت علائم یا مراقبت آسان بشناسید.
درمان لوسمی میلومونوسیتی مزمن (CMML) ممکن است سخت باشد. برای بسیاری از افراد مبتلا به CMML، هدف اصلی جلوگیری از مشکلات ناشی از تعداد کم سلولهای خونی است. به عنوان مثال، تعداد کم گلبولهای قرمز خون (کم خونی) میتواند باعث خستگی شدید شود. درمان کم خونی با تزریق خون و یا اریتروپویتین میتواند به بیماران کمک کند تا احساس بهتری داشته باشند و به آنها اجازه میدهد تا فعالیت بیشتری را در برنامه زندگی خود قرار دهند.
برخی از افراد در مورد خطر جزئی عفونت (هپاتیت یا HIV) که از طریق انتقال خون منتشر میشوند، نگران هستند. این احتمال بسیار بعید است و مزایای سلولهای تزریق شده بسیار بیشتر از این خطر میباشد.
افراد مبتلا به CMML اغلب نیاز به تزریق خون زیادی دارند. این کار میتواند باعث تجمع آهن اضافی در بدن شود. این آهن اضافی میتواند در کبد و قلب رسوب کرده و بر عملکرد اندامها تأثیر بگذارد. تجمع آهن معمولاً فقط در افرادی دیده میشود که در طی سالها تزریقهای زیادی داشته اند. داروهایی به نام عوامل کلاته کننده را میتوان در روند درمان و برای جلوگیری از اضافه بار آهن ناشی از تزریق استفاده کرد.
عوامل کلاته کنندهها موادی هستند که به آهن متصل میشوند تا بدن بتواند آن را از بین ببرد. این مواد را میتوان به صورت داخل وریدی (IV) یا به صورت تزریقی (شات) زیر پوست تزریق کرد.
بیماران CMML دارای مشکلات خونریزی ناشی از کمبود پلاکت ممکن است از تزریق پلاکت سود ببرند.
افراد مبتلا به CMML به راحتی به عفونت مبتلا میشوند. آنها باید مخصوصاً مراقب باشند که از ایجاد بریدگی و خراش جلوگیری کرده و یا در صورت بروز این موارد فوراً محل آسیب دیده را از هرگونه آسیب دیگری مراقبت کنند.
آنها باید هر گونه تب، علائم ذات الریه (سرفه، تنگی نفس)، عفونت ادراری (سوزش هنگام ادرار) یا سایر علائم عفونت را فوراً به پزشک خود اطلاع دهند. پزشکان هرگونه عفونت شناخته شده یا مشکوک را با آنتی بیوتیک درمان میکنند.





