اطلاعات عمومی,ویکی ژن
فارماکوکینتیک: جذب، توزیع، متابولیسم، دفع
مقدمهای بر فارماکوکینتیک
فارماکوکینتیک، فرآیندی است که طی آن داروها وارد بدن میشوند، از آن عبور میکنند و از بدن خارج میشوند. فارماکوکینتیک از اصطلاحات یونان باستان “فارماکون” و “کینتیکوس” مشتق شده است که به ترتیب به معنای “دارو” و “به حرکت درآوردن” هستند. این یکی از زمینههای اصلی فارماکولوژی است که بررسی میکند بدن چگونه به مواد دارویی واکنش نشان میدهد و چگونه این مواد را تحت تأثیر قرار میدهد.
فارماکوکینتیک برای تضمین ایمنی داروهای بالینی که برای درمان طیف وسیعی از بیماریها و اختلالات استفاده میشوند، ضروری است. این علم بررسی میکند که چه اتفاقی برای یک دارو پس از ورود به بدن میافتد، به ویژه اینکه چگونه جذب، توزیع، متابولیزه و دفع میشود. این یک مرحله مهم در فرآیند تحویل دارو است که اطمینان حاصل میکند داروها هم ایمن و هم مؤثر هستند.
فارماکوکینتیک چیست؟
فارماکوکینتیک مطالعهی کمی دربارهی چگونگی ورود، رد شدن و خارج شدن از بدن است. ویژگیهای فارماکوکینتیکی دارو تعین میکند که غلظت آن در محل اثر چقدر است که به نوبه خود شدت پاسخ را تحت تاثیر قرار میدهد.
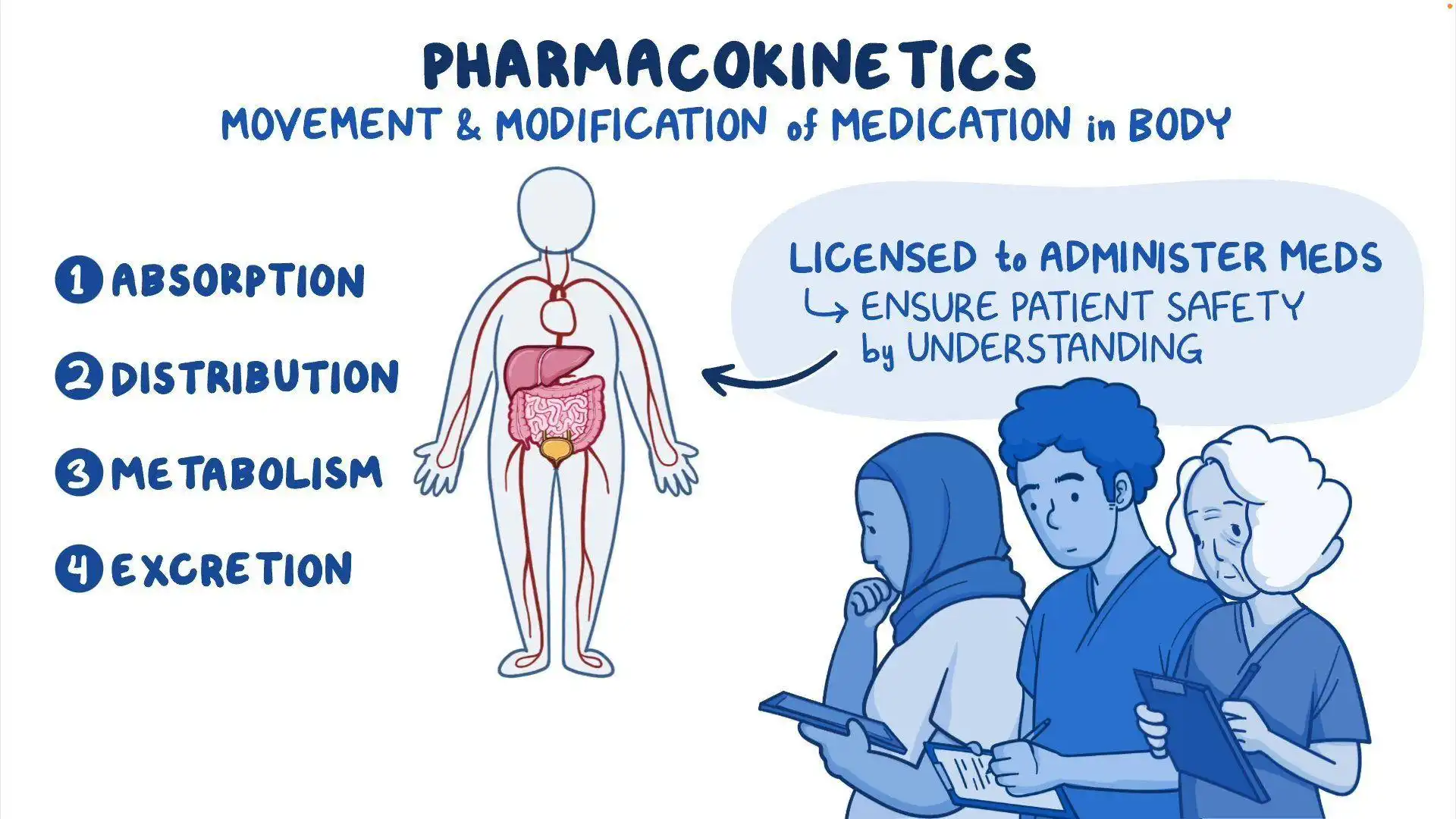
فارماکوکینتیک مطالعه نحوه تعامل بدن با داروها در طول دوره مصرف آنها است. در مقابل، فارماکودینامیک به دقت بیشتری بررسی میکند که یک دارو چگونه بر بدن تأثیر میگذارد. این دو حوزه به هم مرتبط هستند اما به وضوح از یکدیگر متمایز میباشند. این حوزه بر چهار پارامتر اصلی تمرکز دارد: جذب، توزیع، متابولیسم و دفع (ADME).
چهار مرحله شامل:
- جذب به نحوه انتقال دارو از محل تجویز به محل اثر اشاره دارد.
- توزیع به نحوه حرکت دارو از طریق جریان خون به مناطق مختلف بدن اشاره دارد.
- متابولیسم به فرآیندی اشاره دارد که طی آن دارو تجزیه میشود.
- دفع به فرآیندی اشاره دارد که طی آن دارو از بدن خارج میشود.
چهار مرحلهی فارماکوکینتیک
جذب
در فارماکولوژی، جذب فرآیندی است که طی آن دارو از محل تجویز به جریان خون منتقل میشود. ترکیب شیمیایی دارو و محیطی که دارو در آن تجویز میشود، نرخ و مقدار جذب دارو را تحت تأثیر قرار میدهند. عوامل متعددی میتوانند بر جذب دارو تأثیر بگذارند.
فرمولاسیون دارو: بخش عمدهای از داروها در روده کوچک جذب میشوند. ترکیبات اسیدی در محیطهای اسیدی بهتر جذب میشوند، در حالی که مواد قلیایی در محیطهای قلیایی بهتر جذب میشوند.
تداخلات دارو-غذا: این تداخلات به دلیل حضور غذا یا داروهای دیگر در معده رخ میدهند که میتوانند جذب دارو را تحت تأثیر قرار دهند. گاهی اوقات این تداخلات نرخ جذب را افزایش میدهند و گاهی اوقات ترکیبات نامحلولی ایجاد میکنند که قابل جذب نیستند.
مسیر تجویز: این میتواند نرخ جذب ماده شیمیایی توسط بدن را تحت تأثیر قرار دهد.
روش تجویز (مانند خوراکی، وریدی، استنشاقی) دارو تعیینکننده زیستدستیابی آن است، که درصدی از شکل فعال دارو است که وارد جریان خون میشود و به طور موفقیتآمیز به محل هدف خود میرسد.
هنگامی که دارو به صورت وریدی تجویز میشود، هیچ جذبی رخ نمیدهد و زیستدستیابی 100٪ است زیرا شکل فعال دارو مستقیماً به گردش خون سیستمیک وارد میشود. از سوی دیگر، داروهای خوراکی جذب ناکافی دارند و بنابراین مقدار کمتری از دارو به محل اثر میرسد. بسیاری از داروهای خوراکی، به عنوان مثال، قبل از رسیدن به جریان خون در دیواره روده یا کبد پردازش میشوند. این فرآیند که به عنوان متابولیسم عبور اول شناخته میشود، جذب دارو را محدود میکند.
توزیع
فرآیند توزیع دارو اهمیت زیادی دارد زیرا تعیین میکند که چه مقدار دارو به محلهای فعال میرسد و در نتیجه بر اثربخشی و سمی بودن دارو تأثیر میگذارد. دارو از محل جذب به سایر بافتهای بدن، از جمله بافت مغز، چربی و عضله منتقل میشود. عوامل متعددی میتوانند در این فرآیند نقش داشته باشند، از جمله جریان خون، لیپوفیلیسیته، اندازه مولکولی و نحوه تعامل دارو با اجزای خون مانند پروتئینهای پلاسما.
این مکانیسم اهمیت زیادی دارد زیرا تعیین میکند که چه مقدار دارو به محلهای فعال میرسد و در نتیجه بر اثربخشی و سمیت دارو تأثیر میگذارد. دارو از محل جذب به بافتهای مختلف بدن، از جمله بافت مغز، چربی و عضله منتقل میشود. عوامل متعددی میتوانند در این فرآیند نقش داشته باشند، از جمله جریان خون، لیپوفیلیسیته، اندازه مولکولی و نحوه تعامل دارو با اجزای خون مانند پروتئینهای پلاسما.
علاوه بر این، موانع آناتومیکی در برخی اندامها وجود دارند، مانند سد خونی-مغزی که از ورود برخی داروها به بافت مغز جلوگیری میکند. داروهایی با ویژگیهای خاص، مانند لیپوفیلیسیته بالا، اندازه کوچک و وزن مولکولی کم، بیشتر احتمال دارد که از سد خونی-مغزی عبور کنند.
متابولیسم
متابولیسم فرآیندی است که طی آن بدن، دارو را به اجزای بعدی آن تبدیل میکند. این فرآیند اغلب برای تبدیل دارو به ترکیبات محلول در آب استفاده میشود که ممکن است توسط کلیهها دفع شوند. با این حال، در مورد تجویز پروداروها مانند کدئین، متابولیسم ممکن است برای تبدیل دارو به متابولیتهای فعال ضروری باشد.
متابولیسم میتواند در بخشهای مختلف بدن از جمله دستگاه گوارش، پوست، پلاسما، کلیهها و ریهها رخ دهد، اما بیشتر متابولیسم در کبد از طریق واکنشهای فاز I (CYP450) و فاز II (UGT) انجام میشود. واکنشهای فاز I اغلب ترکیبات را از طریق اکسیداسیون به متابولیتهای قطبی تبدیل میکنند و این امکان را فراهم میکنند که واکنشهای کونژوگاسیون فاز II رخ دهند. این فعالیتها اغلب دارو را غیرفعال میکنند و آن را به متابولیتهای هیدروفیلیکتر تبدیل میکنند که میتوانند از طریق ادرار یا صفرا دفع شوند.
عوامل موثر بر متابولیسم دارو شامل موارد زیر هستند:
ژنتیک تأثیر زیادی بر سرعت متابولیسم داروها دارد. تفاوتهای ژنتیکی میتوانند تعیین کنند که آیا یک فرد داروها را سریعتر یا کندتر متابولیزه میکند.
سن میتواند بر عملکرد کبد تأثیر بگذارد؛ افراد مسن عملکرد کبدی کمتری دارند و ممکن است داروها را کندتر پردازش کنند، که این امر خطر عدم تحمل دارو را افزایش میدهد. نوزادان و کودکان نیز عملکرد کبدی توسعهنیافتهای دارند و ممکن است نیاز به تنظیم دوز ویژه داشته باشند.
تداخلات دارویی میتوانند متابولیسم دارو را از طریق مهار یا فعالسازی آنزیمها کاهش یا افزایش دهند.
متابولیسم در فارماکوکنیتیک میتواند به دو فاز تقسیم شود:
فاز 1: دارو از طریق واکنشهای شیمیایی در بدن مانند اکسیداسیون، کاهش یا هیدرولیز غیرفعال میشود. این فرآیند باعث میشود دارو به طور کامل یا جزئی غیرفعال شود.
فاز 2: شامل واکنشهای شیمیایی است که دارو را به مولکولهای محلول تبدیل میکنند که به راحتی میتوانند دفع شوند. برخی داروها فقط از یک فاز عبور میکنند، اما بیشتر داروها ابتدا از فاز اول عبور کرده و سپس به فاز دوم میروند.
دفع
دفع فرآیندی است که طی آن دارو از بدن حذف میشود. در موارد نادر، برخی داروها ممکن است هرگز به طور کامل از بدن دفع نشوند. در این صورت، آنها در بافتها تجمع غیرقابل برگشتی ایجاد میکنند.
عوامل مؤثر بر دفع دارو شامل موارد زیر هستند:
اختلال مستقیم کلیوی میتواند نیمهعمر برخی داروها را طولانیتر کند و نیاز به تغییر دوز داشته باشد.
سن ممکن است بر نرخ دفع و دوز دارو تأثیر بگذارد.
بیماریهایی که جریان خون کلیوی را تحت تأثیر قرار میدهند، مانند نارسایی احتقانی قلب و بیماریهای کبدی، میتوانند کارایی دفع دارو را کاهش دهند.
چرا مطالعات فارماکوکنیتیک مهم هستند؟
مطالعات فارماکوکینتیک امکان ارزیابی اولیه ویژگیهای ADME یک دارو را فراهم میکنند. این مطالعات همچنین اطلاعات ضروری در مورد تأثیرات تداخلات غذایی (در داروهای خوراکی)، تداخلات دارو-دارو و نقص عملکرد اندامها بر توزیع دارو ارائه میدهند. اطلاعات پایهای که از مطالعات فارماکوکینتیک به دست میآید، کمک میکند تا تصمیمگیری شود که آیا تحقیقات بیشتری لازم است یا خیر، زیرا برخی از انواع آزمایشات بالینی ممکن است برای همه داروها مفید یا مرتبط نباشند. مطالعات فارماکوکینتیک همچنین در تعیین دوز مناسب برای تحقیقات آینده و کاربردهای واقعی کمک میکنند.

دادههای فارماکوکینتیک باید در مراحل اولیه و پایانی توسعه جمعآوری شوند تا ویژگیهای ADME یک دارو در جمعیتهای تحقیقاتی گستردهتر بهتر درک شود.
برای توسعه بهترین رژیم دوز، باید عواملی که میتوانند باعث ایجاد تنوع بین فردی (تفاوتهای مشاهده شده بین افراد) یا تنوع درون فردی (تفاوتهای مشاهده شده در داخل یک فرد) شوند، شناسایی شوند. بررسی ویژگیهای فارماکوکینتیکی یک دارو در مراحل اولیه (و در طول) توسعه، احتمال موفقیت در مراحل بعدی در هر دو مطالعه بالینی و بیماران واقعی را افزایش میدهد.
همچنین بخوانید:
مترجم: حنانه بریمانی




سلام عرض ادب واقعاً من به نوبت خودم ممنونم که برای هر مشکلی راهنمایی و راهکار در اختیار مخاطبان قرار میگیرد سپاسگزارم