بیماری ها
سرطان آدرنال (Adrenal Cancer) یا غدد فوق کلیوی چیست؟
سرطان آدرنال
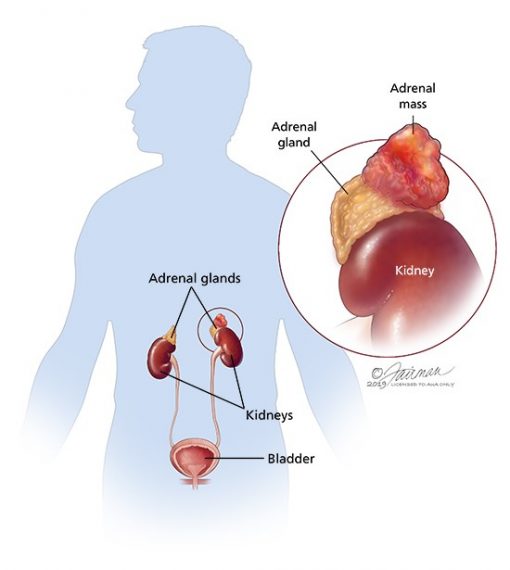
در مورد غدد فوق کلیوی (adrenal glands)
آدرنالها غدد کوچکی هستند که بالای هر یک از کلیهها قرار دارند. کلیهها در اعماق ناحیه بالای شکم قرار دارند.
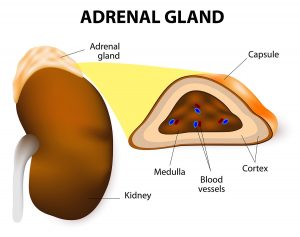
هر غده فوق کلیوی 2 قسمت دارد. قسمت بیرونی، قشر (cortex) جایی است که بیشتر تومورها در آن ایجاد میشوند. قشر هورمونهای خاصی را برای بدن میسازد. این هورمونها همگی ساختار شیمیایی مشابهی دارند و استروئید (steroids) نامیده میشوند:
- کورتیزول (Cortisol) باعث ایجاد تغییراتی در متابولیسم میشود تا به بدن برای کنترل استرس کمک کند.
- آلدوسترون (Aldosterone) به کلیهها کمک میکند تا میزان نمک موجود در خون را تنظیم کنند و با این کار به تنظیم فشار خون کمک میکند.
- آندروژنهای آدرنال (Adrenal androgens) را میتوان به اشکال رایج تر هورمونهای جنسی استروژن (estrogen) و تستوسترون (testosterone) در سایر قسمتهای بدن تبدیل کرد. مقدار این هورمونها که از تبدیل آندروژنهای آدرنال به وجود میآیند در مقایسه با آن چه در سایر قسمتهای بدن ساخته میشود، ناچیز است.
بیضهها بیشتر آندروژنها (هورمونهای مردانه) را در مردان تولید میکنند. تخمدانها بیشتر استروژنها (هورمونهای زنانه) را در زنان تولید میکنند.
بخش داخلی غده فوق کلیوی، medulla، در واقع گسترشی از سیستم عصبی است. هورمونهای سیستم عصبی مانند نوراپی نفرین (norepinephrine) و اپی نفرین (epinephrine، که آدرنالین – adrenaline – نیز نامیده میشود) در مدولا ساخته میشوند. تومورها و سرطانهایی که در قشر آدرنال شروع میشوند شامل فئوکروموسیتومها (pheochromocytomas، که اغلب خوش خیم هستند) و نوروبلاستوما (neuroblastomas) هستند.
تومورها و سرطانهای قشر آدرنال در این جا توضیح داده شده اند اما تومورهای مدولای آدرنال مد نظر قرار نگرفته اند. نوروبلاستوماها به طور جداگانه در مطلب دیگری بررسی میشوند.
تومورهای قشر آدرنال
2 نوع اصلی تومورهای قشر آدرنال عبارتند از:
- آدنوم (Adenomas، تومورهای خوش خیم یا غیر سرطانی)
- کارسینومها (Carcinomas، تومورهای بدخیم یا سرطانی)
تشخیص این نوع تومورها گاهی اوقات در زمانی که سلولها در زیر میکروسکوپ بررسی میشوند، دشوار است. گاهی اوقات تنها راه برای اطمینان از اینکه تومور آدرنال سرطانی است، زمانی است که به غدد لنفاوی یا سایر اندامها و بافتها گسترش مییابد. آدنوم در خارج از غده فوق کلیوی پخش نمیشود.
آدنوم قشر آدرنال
بیشتر تومورهای قشر آدرنال تومورهای خوش خیمی هستند که به نام آدنوم شناخته میشوند. این تومورها معمولاً کمتر از 2 اینچ (5 سانتی متر) عرض دارند. آنها معمولا فقط در یک غده فوق کلیوی وجود دارند اما گاهی اوقات در هر دو غده نیز رخ میدهند.
اکثر افراد مبتلا به آدنوم آدرنال هیچ علامتی ندارند و نمیدانند که تومور آدرنال دارند. برخی از این آدنومها به طور تصادفی (اتفاقاً) هنگامی که سی تی اسکن یا ام آر آی از شکم انجام میشود به دلیل بروز یک اختلال سلامتی نامربوط کشف میشوند. حدود 5 درصد از افرادی که سی تی اسکن شکم انجام میدهند، تومور آدرنالی دارند که مشکوک نبوده است.
بسیاری از این تومورها غیر عملکردی هستند، به این معنی که هورمونهای آدرنال را نمیسازند. گاهی اوقات این تومورها با نام مستعار incidentalomas شناخته میشوند زیرا مشکلی ایجاد نمیکنند و فقط به طور تصادفی پیدا شده اند.
برخی از آدنومها هورمونهای استروئیدی آدرنال زیادی تولید میکنند. گاهی اوقات هورمونهای اضافی میتوانند علائمی مشابه علائم کارسینوماس آدرنال (سرطان) ایجاد کنند.
برای کسب اطلاعات بیشتر، به بخش علائم و نشانههای سرطان غده فوق کلیوی در ادامه بحث مراجعه کنید. آدنومها نسبت به کارسینومها احتمال بیشتری برای ایجاد سطوح بالای آلدوسترون دارند که میتواند باعث فشار خون بالا شود.
روند درمان: آدنومها را میتوان با برداشتن غده فوق کلیوی حاوی آدنوم درمان کرد. برخی از آدنومهای آدرنال که باعث علائم مرتبط با میزان هورمون میشوند را میتوان به طور موثر با داروهایی که تولید یا عملکرد این هورمونها را مسدود میکنند، درمان کرد.
این روش ممکن است بهترین انتخاب درمانی برای بیمارانی با سایر مشکلات پزشکی جدی باشد که ممکن است نتوانند یک عمل جراحی بزرگ را انجام دهند.
روند درمان آدنوم به احتمال سرطانی بودن آن و افزایش یا عدم افزایش سطح هورمون در فرد بستگی دارد. هنگامی که یک تومور آدرنال به طور تصادفی پیدا میشود، اغلب آزمایشاتی برای بررسی اینکه آیا این تومور هورمون میسازد یا خیر، انجام میشود. اگر چنین باشد، اغلب جراحی توصیه میشود. در غیر این صورت، جراحی تنها در صورتی توصیه میشود که احتمال سرطان وجود داشته باشد.
تومورهای کوچک کمتر به سرطان تبدیل میشوند و اغلب تحت نظر هستند اما فورا درمان نمیشوند. سی تی اسکن (یا ام آر آی) را میتوان طی 6 تا 24 ماه تکرار کرد تا ببینند آیا تومور رشد کرده است یا خیر.
اگر تومور رشد کرده باشد، ممکن است فرد نیاز به حذف آن داشته باشد. اگر تومور رشد نکرده باشد، سطح هورمون در چند سال آینده تحت نظر خواهد بود. اگر تومور کوچک بماند و هیچ هورمونی تولید نکند، ممکن است اصلاً نیازی به درمان آن نباشد.
سرطان قشر آدرنال
نوع سرطانی که در قشر غده فوق کلیوی ایجاد میشود، کارسینوم قشر آدرنال (adrenal cortical carcinoma) یا فقط سرطان آدرنال (adrenal cancer) نامیده میشود. این نوع نادر سرطان به عنوان سرطان قشر آدرنال (یا کارسینوم) نیز شناخته میشود.
سرطان آدرنال اغلب زمانی کشف میشود که:
- به طور تصادفی در آزمایش تصویر برداری انجام شده برای جستجوی چیز دیگری یافت میشود.
- هورمونهایی میسازد که باعث تغییراتی مانند افزایش وزن و احتباس مایعات، بلوغ زودرس در کودکان یا رشد موهای زائد صورت یا بدن در زنان میشود.
- شروع به ایجاد علائم میکند زیرا بسیار بزرگ شده است. تومورهای بزرگ میتوانند بر سایر اندامهای شکم فشار بیاورند و باعث القای درد یا احساس پری در فرد شوند. به طور کلی، سرطان آدرنال بسیار بزرگتر از آدنوم آدرنال است.
تومور آدرنال بزرگتر از 5 یا 6 سانتی متر (حدود 2 تا 2/5 اینچ) یک سرطان فرض میشود. در یک مطالعه، اندازه متوسط سرطان آدرنال حدود 13 سانتی متر (5 اینچ) بود.
اکثر سرطانهای یافت شده در غده فوق کلیوی از آن جا شروع نشده اند و سرطان آدرنال نیستند. در عوض، آنها در سایر اندامها یا بافتها شروع شده و سپس از طریق جریان خون به غدد فوق کلیوی گسترش مییابند (متاستاز).
به عنوان مثال، سرطان ریه، ملانوم (melanomas) و سرطان سینه اغلب به غده فوق کلیوی گسترش مییابد. زمانی که سرطانهای دیگر به غده فوق کلیوی سرایت میکنند، سرطان آدرنال محسوب نمیشوند. آنها بر اساس مکانی که شروع شده اند نامگذاری و درمان میشوند.
آمار کلیدی برای سرطان آدرنال
سرطان آدرنال (کارسینوم) بسیار نادر است و تعداد دقیق مواردی که هر ساله در ایالات متحده تشخیص داده میشود، مشخص نیست. احتمالاً حدود 200 نفر در سال است. این سرطانها بسیار کمتر از تومورهای خوش خیم آدرنال (آدنوم) هستند که نسبتاً اغلب در میان سالمندان و افراد مسن یافت میشوند.
تومورهای آدرنال (که بیشتر آنها آدنوم خوش خیم هستند) در حدود 1 نفر از هر 10 نفری که آزمایش تصویر برداری (مانند CT یا MRI) از غده آدرنال انجام میدهند، یافت میشوند.
میانگین سنی بیماران مبتلا به سرطان آدرنال حدود 46 سال است اما سرطان غدد فوق کلیوی میتواند در افراد مختلف و در هر سنی حتی در کودکان رخ دهد.
علائم و نشانههای سرطان آدرنال
در حدود نیمی از افراد مبتلا به سرطان آدرنال، علائم فرد ناشی از هورمونهای ساخته شده توسط تومور است. در نیم دیگر، علائم به این دلیل رخ میدهند که تومور آن قدر بزرگ شده است که اندامهای مجاور را تحت فشار قرار میدهد.
اگر شما یا فرزندتان هر یک از علائم یا علائمی را که در اینجا توضیح داده شده است را دارید، بدون تاخیر با پزشک خود در میان بگذارید. این علائم ممکن است ناشی از تومور آدرنال یا چیز دیگری باشد. انجام آزمایشات پزشکی مناسب تنها راه تشخیص و دریافت درمان مناسب در صورت نیاز است.
علائم ناشی از تولید آندروژن یا استروژن
در کودکان، علائم اغلب ناشی از آندروژنهایی (هورمونهای مردانه) است که تومور آنها را ترشح میکند. شایع ترین علائم رشد بیش از حد موهای صورت و بدن (مانند ناحیه تناسلی و زیر بغل) است. هورمونهای مردانه نیز ممکن است آلت تناسلی را در پسران یا کلیتوریس (clitoris) را در دختران بزرگ کنند.
اگر تومور، استروژن (هورمونهای زنانه) ترشح کند، دختران میتوانند بلوغ را زودتر تجربه کنند. این اتفاق میتواند باعث رشد سینهها و شروع دورههای قاعدگی شود. تومورهای تولید کننده استروژن همچنین میتوانند سینه پسران را بزرگ کنند.
علائم ناشی از سطوح بالای هورمونهای جنسی در بزرگسالان کمتر قابل توجه است، زیرا آنها قبلاً بلوغ را پشت سر گذاشته اند و سینهها و الگوهایی از موهای بدن بزرگسالان دارند.
زنان مبتلا به تومورهای تولید کننده استروژن و مردان مبتلا به تومورهای تولید کننده آندروژن معمولاً هیچ علامتی از هورمونها ندارند، بنابراین ممکن است تا زمانی که تومور به اندازه کافی بزرگ نباشد که به اندامهای مجاور فشار وارد کند، علائمی نداشته باشند.
اگر تومور هورمونی را بسازد که معمولاً در جنس مخالف یافت میشود، علائم راحت تر قابل تشخیص است. به عنوان مثال، مردان مبتلا به تومورهایی که استروژن تولید میکنند ممکن است متوجه بزرگ شدن و حساس شدن سینههای خود شوند. آنها همچنین ممکن است مشکلات جنسی مانند اختلال نعوظ (ناتوانی جنسی) و از دست دادن میل جنسی داشته باشند.
زنان مبتلا به تومورهایی که آندروژنها (هورمونهای مردانه) تولید میکنند، ممکن است متوجه رشد بیش از حد موهای صورت و بدن، کاهش خط رویش مو، قاعدگیهای نامنظم و عمیقتر شدن صدای خود شوند.
علائم ناشی از تولید کورتیزول
سطوح بیش از حد کورتیزول باعث ایجاد مشکلی به نام سندرم کوشینگ (Cushing syndrome) میشود. برخی از افراد همه این علائم را دارند اما بسیاری از افرادی که سطح کورتیزول بالایی دارند تنها تعداد کمی از آنها را تجربه میکنند. علائم و نشانههای احتمالی عبارتند از:
- چاق شدن، معمولاً در بالاتر از استخوان یقه، در ناحیه گونه (ماه صورت) و اطراف شکم
- رسوبات چربی در پشت گردن و شانهها (قوز چربی یا قوز بوفالو، fatty hump or buffalo hump)
- علائم ترک بنفش (Purple stretch) روی شکم
- رشد بیش از حد مو در صورت، سینه و پشت در زنان
- بی نظمی قاعدگی
- ضعف و از دست دادن توده عضلانی در پاها
- کبودی آسان
- افسردگی و یا بدخلقی
- استخوانهای ضعیف (پوکی استخوان) که میتواند منجر به شکستگی شود.
- سطح قند خون بالا که اغلب منجر به دیابت میشود.
- فشار خون بالا
سندرم کوشینگ ممکن است ناشی از سرطان آدرنال یا آدنوم آدرنال باشد که باعث ایجاد سطوح بالای کورتیزول و یا هورمونهای مرتبط میشود اما میتواند دلایل دیگری نیز داشته باشد. به عنوان مثال، تومورهای خوش خیم غده هیپوفیز میتوانند سطوح بالایی از هورمون دیگری به نام هورمون آدرنوکورتیکوتروپیک (adrenocorticotropic یا ACTH) را ایجاد کنند.
این پدیده اغلب بیماری کوشینگ (Cushing disease) نامیده میشود. سطوح بالای ACTH به نوبه خود باعث میشود که بافت طبیعی غده آدرنال کورتیزول بیشتری بسازد. این اتفاق منجر به بروز همان علائم سندرم کوشینگ میشود. به ندرت، سایر تومورها میتوانند ACTH تولید کرده و علائم مشابهی را ایجاد کنند.
برخی از افراد مبتلا به مشکلات سیستم ایمنی یا برخی سرطانها مانند لنفوم، با داروهای شیمیایی مرتبط با کورتیزول درمان میشوند.
از آن جایی که دلایل زیادی برای ایجاد سطوح بالای کورتیزول وجود دارد که میتواند منجر به سندرم کوشینگ شود، پزشکان آزمایشهای زیادی را انجام میدهند تا بفهمند که آیا بیمار تومور قشر آدرنال دارد یا علت دیگری برای سندرم کوشینگ دارد.
علائم ناشی از تولید آلدوسترون
علائم و نشانههای اصلی ناشی از تومورهای آدرنال تولید کننده آلدوسترون عبارتند از:
- فشار خون بالا
- ضعف
- گرفتگی عضلات
- سطوح پایین پتاسیم خون
آدنوم آدرنال اغلب آلدوسترون میسازد اما سرطان غدد فوق کلیوی نیز به ندرت آن را تولید میکند.
علائم ناشی از فشار آوردن یک سرطان بزرگ آدرنال به اندامهای مجاور
رشد سرطان آدرنال، اندامها و بافتهای مجاور را تحت فشار قرار میدهد. این امر ممکن است باعث درد در نزدیکی تومور، احساس پری در شکم یا مشکل در غذا خوردن به دلیل احساس پر شدن سریع شود.
چه چیزی باعث سرطان آدرنال میشود؟
ما دقیقاً نمیدانیم که چه چیزی باعث ایجاد بیشتر تومورهای قشر آدرنال میشود. در طی چندین سال گذشته، متخصصان در درک اینکه چگونه تغییرات خاصی در DNA افراد میتواند باعث سرطانی شدن سلولهای غده فوق کلیوی شود، پیشرفت زیادی داشته اند. DNA ماده شیمیایی در سلولهای ما است که ژنهای ما را میسازد که تقریباً هر کاری را که سلولها انجام میدهند، کنترل میکند.
ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند. اما DNA چیزی بیش از ظاهر ما را تحت تأثیر قرار میدهد. همچنین خطر ابتلا به برخی بیماریها از جمله برخی از انواع سرطان را تعیین میکند.
- ژنهایی که به رشد و تقسیم سلولهای ما کمک میکنند، انکوژن (oncogenes) نامیده میشوند.
- ژنهایی که تقسیم سلولهای سرطانی را کند میکنند یا باعث مرگ آنها در زمان مناسب میشوند، ژنهای سرکوب کننده تومور (tumor suppressor genes) نامیده میشوند.
سرطانها میتوانند به دلیل جهشهای DNA (تغییرات) ایجاد شوند که انکوژنها را فعال میکنند یا ژنهای سرکوب کننده تومور را خاموش میکنند. برخی از افراد مبتلا به سرطان، جهشهای DNA را از والدین خود به ارث بردهاند که خطر ابتلا به این بیماری را افزایش میدهد. اما بیشتر جهشهای DNA که در سرطانها دیده میشوند، در طول زندگی اتفاق میافتند تا اینکه ارثی باشند.
برخی از این جهشها ممکن است در اثر قرار گرفتن فرد در معرض چیزهایی مانند تشعشع یا مواد شیمیایی سرطان زا باشد. اما به نظر میرسد که اکثر این جهشها بدون دلیل ظاهری و بدون داشتن دلیل بیرونی اتفاق میافتند.
برخی از جهشهای DNA که باعث ایجاد تومورهای آدرنال در افراد مبتلا به سندرمهای ژنتیکی میشوند، در عوامل خطرزای سرطان آدرنال مورد بحث قرار گرفتهاند. به طور کلی، این عوامل به ندرت باعث سرطان قشر غده فوق کلیوی میشوند.
با این حال، از آن جایی که سرطان آدرنال بسیار نادر است، اگر به این بیماری مبتلا هستید، ممکن است ارزش آن را داشته باشد که آزمایش ژنتیکی را برای خود در نظر بگیرید تا متوجه شوید که آیا یکی از این سندرمها را دارید یا خیر. اگر این کار را انجام دهید، ممکن است شما (و اعضای خانوادهتان) در معرض خطر ابتلا به سرطانهای دیگری نیز باشید.
سندرم Li-Fraumeni ناشی از جهشهای ارثی است که ژن سرکوبگر تومور TP53 را غیر فعال میکند. این سندرم باعث ایجاد بخش کوچکی از سرطان آدرنال در بزرگسالان میشود (حدود 1 نفر از هر 20 مورد) اما این بیماری اغلب علتی برای سرطان آدرنال در کودکان است.
در واقع، از هر 10 مورد سرطان آدرنال در کودکان، 8 مورد ناشی از سندرم Li-Fraumeni است. بسیاری از سرطانهای آدرنال دیگر نیز دارای تغییرات ژن TP53 هستند که پس از تولد به دست آمده اند (و ارثی نیستند).
مراحل سرطان آدرنال
پس از تشخیص سرطان آدرنال برای فردی، پزشکان سعی میکنند بفهمند که آیا این سرطان گسترش یافته است یا خیر و اگر چنین است این گسترش تا چه حد است. این فرآیند مرحله بندی (staging) نامیده میشود.
مرحله سرطان، میزان گسترش سرطان در بدن را توصیف میکند. این کار به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن، کمک میکند. مرحله (سطح) سرطان یکی از مهم ترین عوامل در تصمیم گیری برای درمان سرطان و تعیین موفقیت آمیز بودن روند درمان است.
برای تعیین مرحله سرطان پس از تشخیص سرطان آدرنال، پزشکان سعی میکنند به این سوالات پاسخ دهند:
- اندازه سرطان چقدر است؟
- آیا سرطان به ساختارها یا اندامهای مجاور نفوذ کرده است؟
- آیا سرطان به غدد لنفاوی مجاور یا اندامهای دور گسترش یافته است؟
مرحله سرطان آدرنال بر اساس نتایج معاینات فیزیکی، بیوپسی و آزمایشهای تصویر برداری (سی تی اسکن یا ام آر آی، اشعه ایکس، اسکن PET و غیره) است که در تستهای سرطان آدرنال و همچنین نتایج حاصل از جراحی شرح داده شده است.
مراحل سرطان آدرنال از مراحل I (1) تا IV (4) متغیر است. به عنوان یک قاعده، هرچه این عدد کمتر باشد، سرطان کمتر گسترش یافته است. عدد بزرگتر، مانند مرحله IV، به معنای سرطان پیشرفته تر است. سرطانهایی که مراحل مشابهی دارند، چشم انداز مشابهی نیز دارند و اغلب به روش مشابهی نیز درمان میشوند.
درک مرحله سرطان آدرنال شما
یک سیستم مرحله بندی روشی استاندارد برای تیم پزشکی و مراقبت از سرطان برای توصیف میزان گسترش سرطان است. دو سیستم مرحله بندی اصلی که برای سرطان آدرنال استفاده میشوند،
سیستم مرحلهبندی TNM کمیته مشترک آمریکایی سرطان (American Joint Committee on Cancer یا AJCC) و سیستم مرحله بندی ENSAT (شبکه اروپایی مطالعه تومورهای آدرنال یا European Network for the Study of Adrenal Tumors) هستند. هر دو این سیستمها بر اساس یک دسته بندی TNM هستند که بر اساس 3 اطلاعات کلیدی است:
- T اندازه تومور اصلی (اولیه) و این که آیا در نواحی مجاور رشد کرده است را توصیف میکند.
- N نشان دهنده هر گونه گسترش سرطان به غدد لنفاوی نزدیک غده فوق کلیوی (غدد لنفاوی منطقه ای) است. غدد لنفاوی (lymph nodes) مجموعههای کوچکی از سلولهای سیستم ایمنی به اندازه یک لوبیا هستند که سرطانها اغلب ابتدا به آنها سرایت میکنند.
- M نشان میدهد که سرطان به نقاط دورتر مانند سایر اندامها یا غدد لنفاوی که نزدیک غده فوق کلیوی نیستند (غدههای لنفاوی دور) گسترش یافته است (متاستاز).
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند.
اعداد بالاتر به معنای پیشرفته تر بودن سرطان است. زمانی که دستههای T، N و M فرد مشخص شد – معمولاً پس از جراحی – این اطلاعات در فرآیندی به نام گروه بندی مرحلهای (stage grouping) ترکیب میشوند تا یک مرحله کلی (با شماره I تا IV) تعیین شود.
سیستم مرحله بندی از مرحله پاتولوژیک (pathologic stage) استفاده میکند. این مرحله بر اساس نتایج معاینه فیزیکی، بیوپسی، آزمایشات تصویر برداری و نتایج جراحی است. این روش احتمالاً دقیقتر از مرحله بندی بالینی است که فقط آزمایشهای انجام شده قبل از جراحی را در نظر میگیرد.
مرحله بندی سرطان آدرنال میتواند پیچیده باشد. اگر در مورد مرحله سرطان خود سؤالی دارید، لطفاً از پزشک خود بخواهید که آن را به گونه ای که شما درک میکنید برای شما توضیح دهد.
عوامل خطرزای سرطان آدرنال
عامل خطرزا هر چیزی است که شانس ابتلا به بیماری مانند سرطان را تغییر دهد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. سایر موارد، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند.
دانشمندان عوامل خطرزای کمی را یافته اند که احتمال ابتلای فرد به سرطان آدرنال را افزایش دهد. حتی اگر یک بیمار دارای یک یا چند عامل خطر برای ابتلا به سرطان آدرنال باشد، نمیتوان به طور قطعی دانست که این عامل خطرزا چقدر در ایجاد سرطان نقش داشته است.
اما داشتن یک عامل خطرزا یا حتی چندین عامل به این معنی نیست که شما به این بیماری مبتلا خواهید شد. بسیاری از افراد با عوامل خطرزا هرگز به سرطان آدرنال مبتلا نمیشوند، در حالی که سایر افراد مبتلا به این بیماری ممکن است عوامل خطرزای شناخته شده کمی داشته باشند یا اصلاً چنین عواملی را نداشته باشند.
سندرمهای ژنتیکی
اکثر سرطانهای قشر آدرنال ارثی نیستند (sporadic) اما برخی از آنها (تا 15 درصد) به دلیل نقص ژنتیکی ایجاد میشوند. این اتفاق در سرطان آدرنال در کودکان شایع تر است.
سندرم
Li-Fraumeni

سندرم Li-Fraumeni یک بیماری نادر است که اغلب به دلیل نقص در ژن TP53 ایجاد میشود. افراد مبتلا به این سندرم در معرض خطر بالایی برای ابتلا به انواع مختلف سرطان از جمله سرطان سینه، سرطان استخوان، سرطان مغز و سرطان قشر آدرنال هستند.
سندرم بکویث ویدمن (Beckwith-Wiedemann)
افراد مبتلا به اینبیماری زبان بزرگی دارند، خودشان نیز از لحاظ جثه بزرگ هستند و همین بیماری خطر ابتلا به سرطانهای کلیه، کبد و قشر آدرنال را در آنها افزایش میدهد.
نئوپلازی غدد درون ریز متعدد (Multiple endocrine neoplasia یا MEN1)
افراد مبتلا به MEN1 در معرض خطر بسیار بالایی برای ایجاد تومورهایی در 3 مورد از غددشان هستند: هیپوفیز (pituitary)، پاراتیروئید (parathyroid) و پانکراس (pancreas). حدود یک سوم تا نیمی از افراد مبتلا به این بیماری نیز دچار آدنوم آدرنال (تومورهای خوش خیم) یا بزرگ شدن غدد فوق کلیوی میشوند.
این حالات معمولاً هیچ علامتی ایجاد نمیکنند. این سندرم به دلیل نقص در ژنی به نام MEN1 ایجاد میشود. افرادی که سابقه خانوادگی MEN1 یا سرطانهای هیپوفیز، پاراتیروئید، لوزالمعده (pancreas) یا غده فوق کلیوی دارند، باید از پزشک خود بپرسند که آیا ممکن است از مشاوره ژنتیک بهره مند شوند یا خیر.
پولیپ آدنوماتوز خانوادگی (FAP یا Familial adenomatous polyposis)
افراد مبتلا به این سندرم صدها پولیپ در روده بزرگشان ایجاد میکنند. اگر کولون برداشته نشود، این پولیپها منجر به سرطان روده بزرگ میشوند. FAP همچنین خطر ابتلا به سایر سرطانها را افزایش میدهد و ممکن است خطر ابتلا به سرطان آدرنال را نیز افزایش دهد.
با این حال، بیشتر تومورهای آدرنال در بیماران مبتلا به FAP آدنوم خوش خیم هستند. این سندرم به دلیل نقص در ژنی به نام APC ایجاد میشود.
سندرم لینچ (Lynch syndrome) یا سرطان کولورکتال غیر پولیپوز ارثی (hereditary nonpolyposis colorectal cancer یا HNPCC)
سندرم لینچ (که قبلا HNPCC نامیده میشد) یک اختلال ژنتیکی ارثی است که خطر ابتلا به سرطان روده بزرگ، سرطان معده و برخی سرطانهای دیگر از جمله سرطان قشر آدرنال را افزایش میدهد.
در بیشتر موارد، این اختلال به دلیل نقص در ژن MLH1 یا MSH2 ایجاد میشود اما سایر ژنها از جمله MLH3، MSH6، TGFBR2، PMS1 و PMS2 نیز میتوانند باعث ایجاد سندرم لینچ شوند. سندرم لینچ با جزئیات بیشتری در سرطان کولورکتال (روده بزرگ) مورد بحث قرار گرفته است.
سبک زندگی و عوامل محیطی
عوامل خطرزایی مانند اضافه وزن، سیگار کشیدن، زندگی کم تحرک و قرار گرفتن در معرض مواد سرطان زا در محیط میتواند بر خطر ابتلا به بسیاری از انواع سرطان در افراد تأثیر بگذارد. اگرچه هیچ یک از این عوامل به طور قطعی بر خطر ابتلا به سرطان آدرنال در افراد تأثیر نمیگذارد، سیگار کشیدن به عنوان یک عامل خطرزا توسط برخی از محققان پیشنهاد شده است.
آیا سرطان آدرنال زود تشخیص داده میشود؟
یافتن سرطان آدرنال در مراحل اولیه کار دشواری است و اغلب زمانی که تشخیص داده میشوند که بسیار بزرگ شده اند.
سرطان آدرنال اغلب در کودکان زودتر از بزرگسالان یافت میشود زیرا سرطان در کودکان بیشتر احتمال دارد تا هورمونهایی را ترشح کند که منجر به علائم و نشانهها میشود. به عنوان مثال، کودکان ممکن است در سنین پایین به دلیل هورمونهای جنسی ساخته شده توسط سلولهای سرطانی آدرنال، علائم بلوغ را ایجاد کنند.
این تومورها گاهی اوقات به طور تصادفی در بزرگسالان پیدا میشوند، مانند زمانی که سی تی اسکن (توموگرافی کامپیوتری) از شکم برای برخی نگرانیهای دیگر مربوط به سلامتی انجام میشود.
آزمایشات سرطان آدرنال
تاریخچه پزشکی و معاینه فیزیکی
اگر علائم یا علائمی دارید که نشان دهنده سرطان آدرنال است، اولین قدم معمولاً این است که پزشک سابقه پزشکی کامل شما را بگیرد تا اطلاعات بیشتری در مورد آنها پیدا کند.
- پزشک شما میخواهد بداند که آیا کسی در خانواده شما سرطان غدد فوق کلیوی یا هر نوع سرطان دیگری داشته است یا خیر.
- پزشک شما همچنین ممکن است در مورد عملکرد قاعدگی یا جنسی شما و سایر علائمی که ممکن است داشته باشید، از شما سوال بپرسد.
یک معاینه فیزیکی اطلاعات دیگری در مورد علائم احتمالی سرطان آدرنال یا سایر مشکلات سلامتی ارائه میدهد.
- پزشک شکم شما را برای بررسی شواهدی از وجود تومور (یا توده) به طور کامل معاینه میکند.
- احتمالاً خون و ادرار شما برای بررسی سطوح بالای هورمونهای ساخته شده توسط برخی از تومورهای آدرنال آزمایش میشود.
- در صورت مشکوک بودن به تومور آدرنال، آزمایشات تصویر برداری برای جستجوی آن انجام میشود. این آزمایشها همچنین میتوانند به تعیین میزان گسترش آن کمک کنند.
اگر توده ای در آزمایش تصویر برداری مشاهده شود و احتمالاً سرطان آدرنال باشد، پزشکان جراحی را برای برداشتن سرطان توصیه میکنند. به طور کلی، پزشکان قبل از جراحی برای برداشتن تومور، بیوپسی (biopsy، برداشتن نمونه ای از تومور برای بررسی زیر میکروسکوپ برای بررسی سرطانی بودن آن) را توصیه نمیکنند. این کار به این دلیل است که انجام بیوپسی میتواند خطر گسترش سرطان آدرنال به خارج از غده فوق کلیوی را افزایش دهد.
تستهای تصویر برداری
اشعه ایکس قفسه سینه (Chest x-ray)
رادیوگرافی قفسه سینه میتواند نشان دهد که آیا سرطان به ریهها سرایت کرده است یا خیر. همچنین ممکن است برای تعیین اینکه آیا هر گونه بیماری جدی ریوی یا قلبی در فرد وجود دارد یا خیر، مفید باشد.
سونوگرافی (Ultrasound)
در آزمایشات اولتراسوند از امواج صوتی برای تهیه تصاویری از قسمتهای مختلف بدن استفاده میشود. دستگاهی به نام مبدل، امواج صوتی را ایجاد میکند که از بافتها و اندامهای بدن منعکس میشود. الگوی پژواک امواج صوتی توسط مبدل تشخیص داده شده و توسط کامپیوتر تجزیه و تحلیل میشود تا تصویری از این بافتها و اندامها ایجاد شود.
این آزمایش میتواند نشان دهد که آیا تومور در غده فوق کلیوی وجود دارد یا خیر. همچنین اگر سرطان در کبد گسترش یافته باشد، میتواند تومورهایی را در کبد نشان دهد. به طور کلی، سونوگرافی برای جستجوی تومورهای آدرنال استفاده نمیشود، مگر اینکه سی تی اسکن به دلایلی انجام نشود.
توموگرافی کامپیوتری (Computed tomography یا CT)
سی تی اسکن غدد آدرنال را نسبتاً واضح نشان میدهد و اغلب میتواند محل سرطان را تأیید کند. همچنین میتواند نشان دهد که آیا سرطان به کبد یا سایر اندامهای مجاور شما گسترش یافته است یا خیر.
سی تی اسکن همچنین میتواند غدد لنفاوی و اندامهای دور دست را که سرطان متاستاتیک در آنها وجود دارد را نشان دهد. سی تی اسکن میتواند به تعیین اینکه آیا جراحی گزینه درمانی خوبی است یا خیر، کمک میکند.
تصویر برداری رزونانس مغناطیسی (MRI یا Magnetic resonance imaging)
مانند سی تی اسکن، اسکن ام آر آی تصاویر دقیقی از بافتهای نرم بدن نشان میدهد. اما در اسکن MRI به جای اشعه ایکس از امواج رادیویی و آهنرباهای قوی استفاده میشود. ام آر آی ممکن است گاهی اطلاعات بیشتری نسبت به سی تی اسکن ارائه دهد زیرا میتواند سرطان آدرنال را از تومورهای خوش خیم تشخیص دهد.
اسکن MRI به ویژه در بررسی مغز و نخاع مفید است. در افراد مشکوک به تومورهای آدرنال، ام آر آی از مغز ممکن است برای بررسی غده هیپوفیز انجام شود. تومورهای غده هیپوفیز – که در زیر قسمت جلویی مغز قرار دارد – میتوانند علائم و نشانههایی مشابه تومور آدرنال ایجاد کنند.
توموگرافی گسیل پوزیترون (PET یا Positron emission tomography)
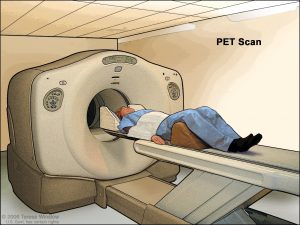
برای اسکن PET، یک نوع قند کمی رادیو اکتیو به شما تزریق میشود که عمدتاً در سلولهای سرطانی جمع میشود. سپس یک دوربین ویژه، تصویری از مناطق پرتوزا در بدن ایجاد میکند. این تصویر مانند سی تی اسکن یا اسکن ام آر آی دقیق نیست اما اسکن PET میتواند مناطق احتمالی سرطان را در تمام نواحی بدن به طور همزمان جستجو کند.
برخی از دستگاهها هر دو اسکن PET و CT را به طور همزمان انجام میدهند (PET/CT scan). این کار به پزشک اجازه میدهد تا مناطقی را که در اسکن PET “روشن میشوند” را با جزئیات بیشتری ببیند.
اسکن PET میتواند در تصمیم گیری در مورد خوش خیم یا بدخیم بودن تومور غده فوق کلیوی (سرطان) و اینکه آیا ممکن است گسترش یافته باشد یا خیر، مفید باشد.
تستهای دیگر
لاپاراسکوپی (Laparoscopy)
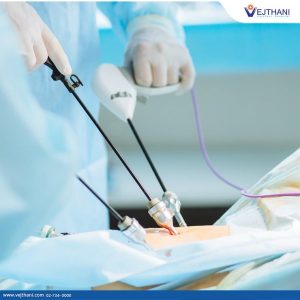
یک لاپاروسکوپ، یک لوله نازک و قابل انعطاف با یک دوربین فیلم برداری کوچک در انتهای آن، از طریق یک سوراخ جراحی کوچک به یک سمت بیمار وارد میشود تا به جراح اجازه دهد محل رشد سرطان را ببیند. میتوان از آن برای کمک به تشخیص گسترش سرطان در مناطق دور و همچنین بزرگ شدن غدد لنفاوی (که ممکن است حاوی سرطان باشند) استفاده کرد.
این روش گاهی اوقات با سونوگرافی ترکیب میشود تا تصویر بهتری از سرطان ارائه شود. لاپاراسکوپی ممکن است برای کمک به پیش بینی اینکه آیا حذف کامل سرطان با جراحی امکان پذیر است یا خیر، انجام شود.
علاوه بر مشاهده تومورهای آدرنال از طریق لاپاراسکوپ، جراحان گاهی اوقات میتوانند تومورهای کوچک خوش خیم آدرنال را از طریق این ابزار خارج کنند. این روش در جراحی برای سرطان آدرنال توضیح داده شده است.
بیوپسی (Biopsy)
آزمایشهای تصویر برداری ممکن است تومورها را پیدا کنند اما اغلب تنها راه برای اطمینان از سرطانی بودن تومور، برداشتن نمونهای از بافت تومور برای مشاهده زیر میکروسکوپ است. به این کار بیوپسی میگویند.
از آن جایی که آدنومهای آدرنال (تومورهای خوش خیم) و سرطانها میتوانند در زیر میکروسکوپ شبیه به هم به نظر برسند، بیوپسی ممکن است نتواند تشخیص دهد که آیا تومور آدرنال سرطانی است یا خیر. بیوپسی سوزنی (needle biopsy) از سرطان آدرنال نیز میتواند سلولهای تومور را گسترش دهد.
به این دلایل، اگر اندازه تومور آدرنال و ویژگیهای خاصی که در آزمایشهای تصویر برداری مشاهده میشود، نشان دهد که احتمال سرطانی بودن آن به احتمال زیاد وجود دارد، معمولاً قبل از جراحی بیوپسی انجام نمیشود. آزمایشهای خونی سطح هورمونها و آزمایشهای تصویر برداری مفیدتر از نمونه برداری در تشخیص سرطان آدرنال هستند.
اگر به نظر میرسد که سرطان به قسمت دیگری از بدن مانند کبد متاستاز داده است (گسترش یافته است)، ممکن است بیوپسی سوزنی از متاستاز انجام شود.
اگر بیمار به تومور آدرنال مبتلا باشد و بیوپسی کبد نشان دهد که سلولهای آدرنال در کبد وجود دارد، پس تومور سرطانی است.
به طور کلی در بیماران مبتلا به سرطان آدرنال، بیوپسی تنها زمانی انجام میشود که تومورهایی در خارج از غده فوق کلیوی وجود داشته باشد و پزشک باید بداند که آیا این تومورها از سرطان غده فوق کلیوی هستند یا ناشی از سرطان یا بیماری دیگری میباشند. تومورهای غدد آدرنال گاهی اوقات زمانی که بیمار به نوع دیگری از سرطان مبتلا است (مانند سرطان ریه) بیوپسی میشود و آگاهی از گسترش آن به غدد فوق کلیوی، روند درمان را تغییر میدهد.
آزمایش خون و ادرار برای بررسی هورمونهای آدرنال
آزمایشهای خون و ادرار برای اندازهگیری سطح هورمونهای آدرنال برای تصمیم گیری در مورد اینکه آیا بیمار با علائم و نشانههای سرطان آدرنال به این بیماری مبتلا است یا خیر، مهم است. برای آزمایش ادرار، ممکن است از شما خواسته شود که تمام ادرار خود را به مدت 24 ساعت جمع آوری کنید. آزمایش خون و ادرار به اندازه آزمایشهای تصویر برداری در تشخیص سرطان آدرنال اهمیت دارد.
پزشکان ممکن است بر اساس علائم بیمار انتخاب کنند که کدام آزمایش را انجام دهد. اما اغلب پزشکان سطوح هورمونی را حتی زمانی که علائم سطح هورمون بالا وجود ندارد، بررسی میکنند. این کار به این دلیل است که علائم وجود سطوح غیر طبیعی هورمون میتواند بسیار ظریف باشد و آزمایشهای خون ممکن است قادر به تشخیص تغییرات در سطوح هورمونی حتی قبل از بروز علائم باشند.
آزمایش برای بررسی سطوح بالای کورتیزول
سطح کورتیزول در خون و در ادرار اندازه گیری میشود. اگر یک تومور آدرنال کورتیزول تولید کند، این سطوح به طور غیر طبیعی بالا خواهد بود. این آزمایشات ممکن است پس از دادن یک دوز دگزامتازون (Dexamethasone) به بیمار انجام شود. دگزامتازون دارویی است که مانند کورتیزول عمل میکند. اگر این دارو به فردی که تومور آدرنال ندارد داده شود، سطح کورتیزول و هورمونهای مشابه را کاهش میدهد.
در فردی که تومور قشر آدرنال وجود دارد، این سطوح هورمون پس از دریافت دگزامتازون بالا باقی میماند. سطح خونی هورمون دیگری به نام ACTH نیز برای کمک به تشخیص تومورهای آدرنال از سایر بیماریهایی که میتوانند باعث سطوح بالای کورتیزول شوند، اندازه گیری میشود.
آزمایش برای بررسی سطوح بالای آلدوسترون
سطح آلدوسترون اندازه گیری میشود و اگر تومور در حال ساخت آلدوسترون باشد، میزان آن بالا خواهد بود. آلدوسترون بالا همچنین میتواند منجر به کاهش سطح پتاسیم و رنین خون (renin، هورمونی که توسط کلیهها ساخته میشود) شود.
آزمایش برای سطوح بالای آندروژن یا استروژن
بیماران مبتلا به تومورهای تولید کننده آندروژن سطوح بالایی از دهیدرواپی آندروسترون سولفات (DHEAS یا dehydroepiandrosterone sulfate) یا تستوسترون خواهند داشت. بیماران مبتلا به تومورهای تولید کننده استروژن سطح بالایی از استروژن در خون خود خواهند داشت.
جراحی سرطان آدرنال
درمان اصلی برای سرطان آدرنال برداشتن غده فوق کلیوی است، عملی که به آن آدرنالکتومی (adrenalectomy) میگویند. جراح سعی خواهد کرد تا حد امکان سرطان را از هر ناحیه که سرطان در آن گسترش یافته است، حذف کند. اگر غدد لنفاوی مجاور بزرگ شده باشند، باید برداشته شده و از نظر گسترش سرطان در آنها بررسی شوند.
یکی از راههای برداشتن غده فوق کلیوی، از طریق برش در پشت، درست زیر دندهها است. این کار برای تومورهای کوچک به خوبی جواب میدهد اما دیدن خوب تومورهای بزرگتر میتواند دشوار باشد.
بیشتر اوقات، جراح برش را از جلوی شکم ایجاد میکند. این امر به جراح اجازه میدهد تومور را با وضوح بیشتری ببیند و تشخیص اینکه آیا سرطان گسترش یافته است یا خیر، آسان تر شود. همچنین به جراح اجازه میدهد تا سرطان بزرگی را که به بافتها و اندامهای نزدیک غده فوق کلیوی رشد کرده است، خارج کند.
به عنوان مثال، اگر سرطان به کلیه رشد کرده است، تمام یا بخشی از کلیه نیز باید برداشته شود. اگر به ماهیچه و چربی اطراف غده فوق کلیوی نفوذ کرده باشد، این بافتها نیز باید برداشته شوند.
گاهی اوقات، سرطان میتواند به ورید اجوف تحتانی (inferior vena cava) – سیاهرگ بزرگی که خون را از پایین بدن به قلب میبرد – رشد کند. در این صورت، برای برداشتن کامل تومور و حفظ ورید، نیاز به یک عمل بسیار گسترده است.
برای برداشتن تومور از ورید، جراح ممکن است نیاز داشته باشد با قرار دادن بیمار بر روی یک پمپ بای پس قلب-ریه (مانند آنچه در جراحی قلب استفاده میشود)، گردش خون بدن را حفظ کند. اگر سرطان به کبد رشد کرده باشد، ممکن است لازم باشد بخشی از کبد حاوی سرطان نیز برداشته شود.
همچنین میتوان برخی از تومورهای کوچک آدرنال را از طریق یک لوله نازک تو خالی و روشن (با یک دوربین فیلم برداری کوچک در انتهای آن) به نام لاپاراسکوپ (laparoscope) خارج کرد. به جای یک برش بزرگ در پوست برای برداشتن تومور، چندین برش کوچک ایجاد میشود. جراح لاپاراسکوپ را از طریق یکی از آنها وارد میکند تا به داخل شکم نگاه کند.
سپس از ابزارهای دیگری که از طریق این لوله یا از طریق برشهای کوچک دیگر وارد میشوند، برای برداشتن غده فوق کلیوی استفاده میشود. مزیت اصلی این روش این است که به دلیل کوچکتر بودن برشها، بیماران با سرعت بیشتری پس از جراحی بهبود مییابند.
اگرچه جراحی لاپاراسکوپی برای درمان آدنوم آدرنال (تومورهای خوش خیم) استفاده میشود اما اغلب گزینه ای برای درمان سرطانهای بزرگتر آدرنال نیست. این امر به این دلیل است که در صورت امکان، برداشتن تومور به صورت یک تکه حائز اهمیت است. برای برداشتن تومور بزرگ با لاپاراسکوپ، جراح ممکن است ابتدا آن را به قطعات کوچک تقسیم کند. انجام این کار خطر گسترش سرطان را افزایش میدهد.
حذف کامل سرطانهای آدرنال که به بافتها یا غدد لنفاوی مجاور رشد کرده اند نیز با استفاده از لاپاراسکوپی دشوار است.
پرتو درمانی (Radiation Therapy) برای سرطان آدرنال
پرتو درمانی از اشعه ایکس (یا ذرات) پرانرژی برای کشتن سلولهای سرطانی استفاده میکند. پرتو درمانی اغلب به عنوان درمان اولیه اصلی برای سرطان آدرنال استفاده نمیشود زیرا سلولهای سرطانی به راحتی با اشعه ایکس از بین نمیروند.
این روش ممکن است پس از عمل جراحی برای کمک به جلوگیری از عود تومور از اشعه استفاده شود. این کار درمان کمکی (adjuvant therapy) نامیده میشود. همچنین میتوان از پرتو برای درمان نواحی گسترش سرطان مانند استخوان یا مغز استفاده کرد.
انواع پرتو درمانی
پرتو درمانی خارجی از دستگاهی خارج از بدن بر روی سرطان تمرکز میکند. روند درمانها اغلب یک یا دو بار در روز، 5 روز در هفته و به مدت چند هفته انجام میشود. روند درمان مشابه انجام آزمایش اشعه ایکس است و دردناک نیست. زمان واقعی درمان تنها چند دقیقه طول میکشد، اگرچه زمان تنظیم – قرار دادن شما برای انجام روند درمان – معمولاً بیشتر طول میکشد تا پرتوها دقیقاً به سمت سرطان نشانه گیری شوند.
قبل از شروع درمان، تیم پرتو اندازی اندازه گیریهای دقیقی را برای یافتن زوایای صحیح برای نشانه گیری پرتوها و دوز مناسب تابش انجام خواهد داد. این جلسه برنامه ریزی که شبیه سازی (simulation) نامیده میشود، معمولا شامل انجام تستهای تصویر برداری مانند اسکن سی تی یا ام آر آی است.
براکی تراپی (Brachytherapy، پرتودرمانی داخلی) از گلولههای کوچکی از مواد رادیو اکتیو استفاده میکند که در کنار تومور سرطانی یا مستقیماً داخل آن قرار میگیرند (گاهی اوقات در لولههای پلاستیکی نازک). لولههای حاوی گلولهها برای چند روز در جای خود باقی میمانند و سپس از بدن خارج میشوند. زمان واقعی با توجه قدرت گلولههای رادیو اکتیو و اندازه تومور تعیین میشود. این نوع پرتو اغلب برای درمان سرطان قشر آدرنال استفاده نمیشود.
عوارض جانبی احتمالی
عوارض جانبی رایج پرتو درمانی عبارتند از:
- تهوع و استفراغ
- اسهال (اگر ناحیه ای از شکم تحت این نوع روند درمانی قرار گیرد)
- تغییرات پوستی در ناحیه تحت درمان که میتواند از قرمزی تا تاول و لایه برداری متغیر باشد.
- ریزش مو در ناحیه تحت درمان
- خستگی
- شمارش خون پایین
شیمی درمانی (Chemotherapy) برای سرطان آدرنال
شیمی درمانی (chemo) استفاده از انواع خاصی از داروها برای درمان سرطان است. به طور معمول، داروها به صورت وریدی یا از راه دهان (به شکل قرص) تجویز میشوند. این داروها وارد جریان خون میشوند و به سراسر بدن میرسند و این امر روند درمان را برای سرطانی که به اندامهای فراتر از غده فوق کلیوی گسترش یافته (متاستاز) مفید میکند.
شیمی درمانی برای سرطان آدرنال خیلی خوب عمل نمیکند، بنابراین اغلب برای سرطان غدد فوق کلیوی استفاده میشود که به اندازه ای گسترده شده است که با جراحی برداشته نمیشود (اگرچه بعید است که سرطان را درمان کند).
میتوتان (Mitotane)
میتوتان دارویی است که اغلب برای افراد مبتلا به سرطان آدرنال استفاده میشود. این دارو تولید هورمون توسط غده فوق کلیوی را مسدود میکند و همچنین سلولهای سرطانی آدرنال و بافت سالم آدرنال را از بین میبرد. این دارو همچنین میتواند تولید معمول هورمون استروئید آدرنال را از غده آدرنال طبیعی دیگر شما سرکوب کند.
این اتفاق میتواند منجر به ایجاد سطوح پایین کورتیزول و سایر هورمونها شود که خود میتواند باعث بروز احساس ضعف و بیماری شود. اگر این اتفاق افتاد، باید قرصهای هورمونی استروئیدی مصرف کنید تا سطح هورمون خود را به حد طبیعی برسانید. میتوتان همچنین میتواند سطح سایر هورمونها مانند هورمون تیروئید یا تستوسترون را تغییر دهد.
اگر این اتفاق بیفتد، به داروهایی برای جایگزینی این هورمونها نیز نیاز دارید.
گاهی اوقات میتوتان برای مدتی پس از برداشتن تمام سرطان (قابل مشاهده) توسط جراحی تجویز میشود. این روش نیز درمان کمکی (adjuvant therapy) نامیده میشود و هدف آن از بین بردن سلولهایی است که باقی مانده اند اما خیلی کوچک هستند که دیده نمیشوند. دادن دارو به این روش ممکن است از بازگشت سرطان جلوگیری کند یا بازگشت آن را به تاخیر بیندازد.
اگر سرطان به طور کامل با جراحی برداشته نشده باشد یا عود کرده باشد، میتوتان باعث کوچک شدن سرطان در برخی بیماران میشود. به طور متوسط، ایجاد پاسخ حدود یک سال طول میکشد اما این مدت زمان میتواند برای برخی از بیماران طولانی تر نیز باشد.
میتوتان به ویژه برای افراد مبتلا به سرطان آدرنال که مشکلات ناشی از تولید بیش از حد هورمون دارند، مفید است. حتی زمانی که تومور را کوچک نمیکند، میتوتان میتواند تولید غیر طبیعی هورمون را کاهش داده و علائم را تسکین دهد. اکثر بیمارانی که تولید بیش از حد هورمون دارند، توسط میتوتان تحت درمان قرار میگیرند.
این دارو میتواند عوارض جانبی عمده ای را ایجاد کند. شایع ترین آنها تهوع، استفراغ، اسهال، زوائد پوستی، گیجی و خواب آلودگی است. گاهی اوقات دوزهای پایین تر دارو همچنان میتواند موثر باشد و عوارض جانبی کمتری هم ایجاد کند.
این دارو به صورت قرص 3 تا 4 بار در روز مصرف میشود. مانند سایر انواع شیمی درمانی، درمان با میتوتان نیاز به نظارت دقیق پزشک دارد.
سایر داروهای شیمی درمانی که برای سرطان آدرنال استفاده میشود
گاهی اوقات داروها با میتوتان برای درمان سرطان پیشرفته آدرنال ترکیب میشوند. داروهایی که بیشتر مورد استفاده قرار میگیرند عبارتند از:
- ترکیب سیس پلاتین (cisplatin)، دوکسوروبیسین (آدریامایسین یا doxorubicin) و اتوپوزید (etoposide یا VP-16) به همراه میتوتان
- استرپتوزوسین (Streptozocin) به علاوه میتوتان
داروهای شیمی درمانی که کمتر مورد استفاده قرار میگیرند، عبارتند از:
- پاکلیتاکسل (Paclitaxel یا تاکسول)
- 5-فلوئورواوراسیل (5-FU)
- وین کریستین (Vincristine یا Oncovin)
این داروها ممکن است به صورت ترکیبات مختلف به بیمار داده شوند و اغلب همراه با میتوتان تجویز میشوند.
عوارض جانبی داروهای شیمی درمانی
داروهای شیمی درمانی سلولهای سرطانی را از بین میبرند اما به برخی سلولهای طبیعی نیز آسیب میرسانند که همین امر میتواند عوارض جانبی ایجاد کند. عوارض جانبی شیمی درمانی به نوع داروها، دوز آنها و مدت زمان دوره درمان بستگی دارد. عوارض جانبی رایج شیمی درمانی عبارتند از:
- تهوع و استفراغ
- از دست دادن اشتها
- ریزش مو
- زوائد پوستی در دست و پا
- زخمهای دهانی
- اسهال
- افزایش خطر عفونت (به دلیل کمبود گلبولهای سفید)
- مشکلات خونریزی یا کبودی پس از بریدگی یا جراحات جزئی (به دلیل کمبود پلاکت خون)
- کم خونی، خستگی یا تنگی نفس (به دلیل تعداد کم گلبولهای قرمز خون)
در کنار خطرات فوق، برخی از داروهای شیمی درمانی میتوانند عوارض جانبی دیگری را نیز ایجاد کنند.
از تیم پزشکی و مراقبتهای بهداشتی خود بپرسید که بر اساس داروهای خاصی که دریافت میکنید چه عوارض جانبی ممکن است داشته باشید. در صورت داشتن عوارض جانبی حتماً به پزشک یا پرستار خود اطلاع دهید زیرا اغلب راههایی برای کمک به آنها وجود دارد. به عنوان مثال، میتوان داروهایی برای کمک به پیشگیری یا کاهش تهوع و استفراغ تجویز کرد.
سایر داروهای مورد استفاده برای درمان سرطان آدرنال
داروهایی غیر از میتوتان ممکن است برای مسدود کردن هورمونهای ساخته شده توسط سرطان یا کاهش اثرات هورمونها استفاده شود. درمان با برخی از این داروها ممکن است نیاز به نظارت یک متخصص غدد (پزشک هورمونی) داشته باشد زیرا این داروها بر چندین سیستم هورمونی تأثیر میگذارند و ممکن است جایگزینی هورمونهای دیگر را ضروری کنند.
کتوکونازول (Ketoconazole) و متیراپون (metyrapone) میتوانند تولید هورمون استروئیدی آدرنال را کاهش دهند. این کار میتواند به کاهش علائم ناشی از این هورمونها کمک کند اما سرطان را کوچک نمیکند.
برخی از داروها اثرات هورمونهای ساخته شده توسط تومور را مسدود میکنند. این داروها شامل موارد زیر میشوند:
- اسپیرونولاکتون (Spironolactone یا آلداکتون)، که اثرات آلدوسترون را کاهش میدهد.
- میفپریستون (Korlym یا Mifepristone)، که اثرات کورتیزول را کاهش میدهد.
- تاموکسیفن (Tamoxifen)، تورمیفن (Fareston یا toremifene) و فولوسترانت (Faslodex یا fulvestrant) میتوانند اثرات استروژن را مسدود کنند. این داروها اغلب برای درمان سرطان سینه استفاده میشوند اما میتوانند در برخی از بیماران (اغلب مردان) که دارای تومورهای آدرنالی هستند که استروژن میسازند نیز مفید باشند.
مطالعات بیشتر در بخش راهنمای علمی سایت
مترجم: فاطمه فریادرس