مقدمهای بر تستهای تشخیصی باکتریایی
تستهای تشخیصی باکتریایی در آزمایشگاههای بالینی ابزارهای حیاتی در تشخیص و مدیریت عفونتهای باکتریایی هستند. این فرآیندها به شناسایی نوع عامل بیماریزا، تعیین حساسیت آن به آنتیبیوتیکها و کمک به انتخاب درمان مناسب کمک میکنند. با توجه به گسترش مقاومتهای آنتیبیوتیکی و اهمیت درمان دقیق، این تستها نقش اساسی در مراقبتهای پزشکی مدرن دارند.
۱. نمونهگیری: پایه و اساس تشخیص صحیح
انتخاب نمونه مناسب
انتخاب نوع نمونه برای تشخیص عفونتهای باکتریایی به محل عفونت بستگی دارد. برای مثال:
- عفونتهای خونی: نمونه خون
- عفونتهای ادراری: ادرار
- عفونتهای تنفسی: خلط یا سواب حلق
- عفونتهای پوستی یا زخم: سواب از محل زخم یا ترشحات
روشهای نمونهگیری
- استفاده از وسایل استریل مانند سرنگ، لولههای مخصوص نمونهگیری و سواب.
- اجتناب از آلودگی متقاطع با رعایت اصول بهداشتی.
- نگهداری نمونهها در شرایط مناسب (مانند یخچال یا محیطهای انتقالی مخصوص) برای حفظ بقای باکتریها.
۲. کشت باکتری: جداسازی عامل بیماریزا
انتخاب محیط کشت مناسب بر اساس نوع باکتری پیشبینیشده انجام میشود:
- محیط بلاد آگار: برای جداسازی باکتریهای همولیتیک

- محیط مککانکی: برای شناسایی باکتریهای گرم منفی رودهای
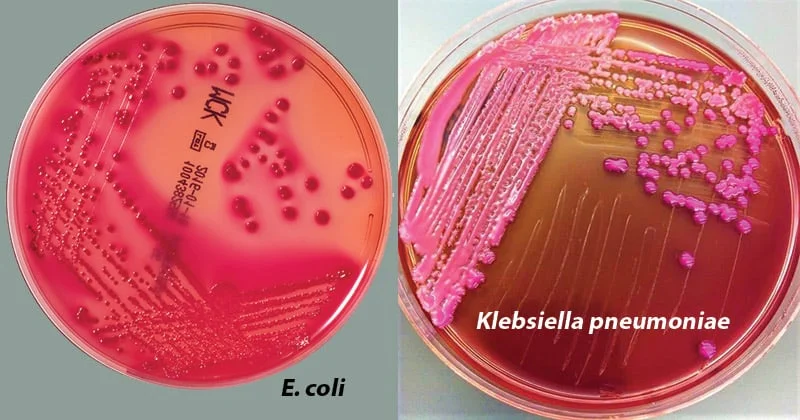
- محیط مانیتول سالت آگار: برای جداسازی استافیلوکوکوس اورئوس

شرایط انکوباسیون
تنظیم دما (معمولاً ۳۷ درجه سانتیگراد برای باکتریهای انسانی).
تنظیم شرایط اکسیژن (هوازی، بیهوازی یا میکروآئروفیلیک).
مشاهده رشد کلنی
پس از ۱۸ تا ۴۸ ساعت، کلنیهای باکتریایی روی محیط کشت مشاهده میشوند. ویژگیهایی مانند اندازه، رنگ، حاشیه، و نوع همولیز بررسی میشوند.
۳. شناسایی اولیه باکتریها
رنگآمیزی گرم
رنگآمیزی گرم یکی از اولین و مهمترین مراحل شناسایی است که باکتریها را به دو دسته گرم مثبت و گرم منفی تقسیم میکند. مراحل شامل:
- استفاده از رنگ کریستال ویوله
- استفاده از محلول ید
- شستشو با الکل یا استون
- رنگآمیزی متقابل با سافرانین
بررسی میکروسکوپی
مورفولوژی سلولی (مانند کوکسی، باسیل، یا اسپیرال) و نحوه قرارگیری سلولها (مانند زنجیرهای یا خوشهای) بررسی میشود.
۴. تستهای بیوشیمیایی: شناسایی دقیقتر
تستهای پایه
- کاتالاز: شناسایی باکتریهای تولیدکننده کاتالاز (مانند استافیلوکوکها).
- اکسیداز: برای تشخیص باکتریهای گرم منفی مانند پسودوموناس.
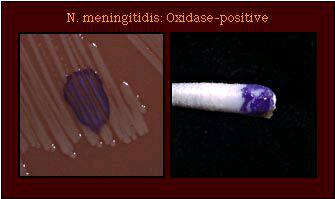
تستهای متابولیکی
- تخمیر قندها (گلوکز، لاکتوز، مانیتول).
- بررسی تولید گاز و اسید در محیطهای خاص.
تستهای آنزیمی
- DNase برای تشخیص استافیلوکوکوس اورئوس.
- تست اورهآز برای شناسایی باکتریهایی مانند پروتئوس.
۵. تستهای حساسیت آنتیبیوتیکی
تست دیسک دیفیوژن (Kirby-Bauer)
در این روش، دیسکهای حاوی آنتیبیوتیک روی محیط کشت باکتری قرار داده میشوند. مناطق مهار رشد باکتری اندازهگیری شده و حساسیت یا مقاومت به آنتیبیوتیکها مشخص میشود.
حداقل غلظت مهاری (MIC)
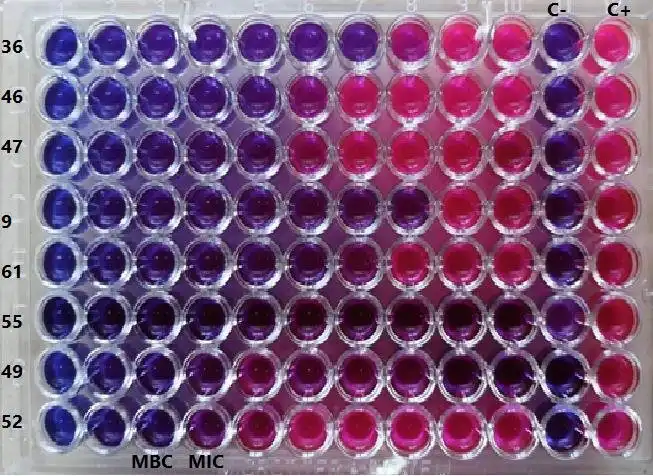
با استفاده از رقتهای مختلف آنتیبیوتیک، غلظتی که رشد باکتری را مهار میکند مشخص میشود. این روش دقت بالایی دارد و برای مدیریت عفونتهای شدید استفاده میشود.
۶. روشهای پیشرفته تشخیصی
تشخیص مولکولی
- :PCR شناسایی سریع باکتریها از طریق تکثیر توالیهای ژنی خاص.
- توالییابی ژنوم: برای شناسایی عوامل بیماریزا و بررسی مقاومتهای ژنتیکی.
طیفسنجی جرمی (MALDI-TOF MS)
این روش با آنالیز پروتئینهای باکتریایی، شناسایی سریع و دقیق عامل عفونت را ممکن میسازد.
تکنیکهای ایمنیشناسی
- الایزا: تشخیص آنتیژن یا آنتیبادیهای مرتبط با عفونت.
- لاتکس آگلوتیناسیون: شناسایی آنتیژنهای خاص باکتریایی.
۷. چالشها و محدودیتها
مقاومت آنتیبیوتیکی
ظهور باکتریهای مقاوم به آنتیبیوتیکها نیاز به دقت بیشتر در انتخاب درمان دارد. تستهای حساسیت دقیق برای مقابله با این چالش ضروری هستند.
آلودگی نمونهها
نمونهگیری نامناسب میتواند منجر به آلودگی و نتایج نادرست شود. آموزش پرسنل آزمایشگاهی در این زمینه حیاتی است.
زمانبر بودن روشهای سنتی
روشهای کشت سنتی معمولاً به ۲۴ تا ۴۸ ساعت زمان نیاز دارند، در حالی که روشهای مولکولی میتوانند نتایج را در چند ساعت ارائه دهند.
همچنین بخوانید:
- دوره مهارت آموزی تکنسین علوم آزمایشگاهی
- طیف سنجی جرمی (Mass Spectrometry (MS)): اصول، طرز کار، ابزارها، مراحل و موارد استفاده
- تکنیک MIC: مراحل، روشهای انجام، کاربرد و تفسیر نتایج
نویسنده: مهرداد ایزدی راد




